Le Glaucome
Introduction
Les glaucomes toucheraient 1% à 2% de la population en France. Dans les pays développés, c'est l'une des trois premières causes de cécité. Et pourtant, bien soignés, la plupart d'entre eux n'évoluent pas jusqu'à la perte totale de vision. C'est trop souvent au cours de la première consultation chez un ophtalmologue, lorsque débute une presbytie, que le glaucome est dépisté, alors que le nerf optique est déjà partiellement détruit.
Le glaucome se manifeste
surtout à partir de quarante ans (2 personnes sur 100).
Au-dessus de soixante-dix ans, il frappe 5 personnes sur 100,
au-dessus de quatre-vingts ans 10 personnes sur 100.
Parmi les causes de la diminution de la faculté visuelle le
glaucome occupe la deuxième place.
Un glaucome peut se développer
chez nimporte qui, à nimporte quel moment de la vie, mais la
fréquence de cette affection est plus élevée dans les groupes
suivants :
- personnes au-dessus de 40 ans,
- histoire familiale de glaucome,
- hypermétropes,
- diabétiques,
- les populations noires.
Définition
"Terme devenu synonyme d'hypertension oculaire (HTO).
Désigne, en fait, non pas une affection oculaire unique mais
un groupe d'affections différentes réunies par un trait
commun, l'élévation de la pression intra-oculaire appelée
encore tension oculaire."
Dictionnaire de Médecine Flammarion, 7ème édition, 2001.
Les glaucomes sont des maladies du nerf optique. Ils ont pour cause principale une anomalie de la circulation liquidienne dans l'oeil. Cette mauvaise circulation liquidienne créé une pression oculaire élevée qui détruit progressivement le nerf optique pouvant entraîner la cécité.
On distingue plusieurs types de glaucomes :
- le glaucome à angle ouvert : il est de loin le plus
fréquent comptant pour plus de 80 % des glaucomes,
- le glaucome à angle fermé,
- le glaucome secondaire,
- le glaucome congénital.
Physiopathologie
1. Rappels anatomiques sur l'oeil
L'oeil est une sphère d'environ 25 mm de diamètre. C'est un organe mobile contenu dans une cavité appelée globe oculaire, qui lui empêche tout mouvement de translation (avant-arrière), mais qui lui permet la rotation grâce à des muscles permettant d'orienter le regard dans une infinité de directions. C'est ce qu'on appelle le champ visuel, qui peut atteindre 200°. La puissance de l'oeil est égale à 59 dioptries.
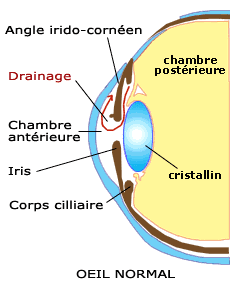
A l'avant de l'oeil on délimite 2 zones :
- la chambre antérieure entre la cornée et l'iris. Elle est
remplie par l'humeur aqueuse.
- la chambre postérieure entre l'iris et le cristallin.
L'humeur auqueuse est un liquide transparent, produit en permanence par les corps cilaires et qui permet entre autres de réguler la pression intra-oculaire. Elle passe de la chambre postérieure vers la chambre antérieure à travers la pupille. Dans la chambre antérieure, elle est éliminée au niveau du trabéculum (dans l'angle irido-cornéen) assurant ainsi un flux régulier.
La pression normale de l'oeil pour des sujets de moins de 40 ans est de 13-19 mm. Chez les sujets de plus de 40 ans, elle est de 16-23 mm.
2. L'hypertension intra-oculaire
Un déséquilibre entre la production et l'écoulement de l'humeur aqueuse va provoquer une élévation anormale de la pression à l'intérieur de l'oeil. L'élévation de la pression intra-oculaire ne conduit pas toujours au glaucome : seulement 10 % des patients ayant initialement une hypertonie oculaire développeraient un glaucome.
Une importante tension intra-oculaire comprime les structures
du fond d'oeil, dont le nerf optique et les fibres nerveuses
de la rétine qui ont pour rôle de transmettre les
informations visuelles captées par l'oeil (la rétine) vers le
cerveau.
Le mécanisme qui engendre le dysfonctionnement de
l'évacuation de l'humeur aqueuse permet de distinguer deux
maladies :
- le glaucome aigue ou à angle fermé,
- le glaucome chronique ou à angle ouvert.
3. Le glaucome chronique ou à angle ouvert
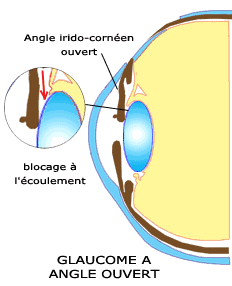
C'est le plus fréquent (80 % des glaucomes).
Il se produit généralement chez des personnes de plus de 40 ans et le risque augmente avec l'âge. Les antécédents familiaux jouent aussi un rôle important. Parmi les autres facteurs de risque, il faut citer l'hypertension oculaire, les antécédents de diabète et la forte myopie.
Le glaucome chronique est provoqué par un défaut de perméabilité du trabéculum qui freine la sortie du liquide optique et engendre une pression positive normalement de 10 à 15 mm de mercure. Dans ce cas, la pression est plus élevée que la normale : plus de 22 mm de mercure. La rétine commence à être endommagée et des pertes sont visibles au niveau des champs de vision périphérique.
Le glaucome chronique est dangereux car il se développe lentement sans donner de signes d'alarme. Il peut ainsi causer des lésions irréversibles avant même que le patient ne se doute de son existence. Les personnes atteintes de ce type de glaucome ne ressentent pas de douleur et ils ne remarquent rien jusquà ce que leur vision diminue. A ce moment, il est trop tard pour sauver la vision déjà perdue. La vision centrale restante peut généralement être préservée si le traitement est rapide.
4. Le glaucome aigu ou à angle fermé
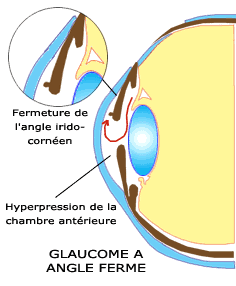
Cette forme plus rare de glaucome est provoquée par une augmentation brusque de la pression intra-oculaire. C'est une urgence thérapeutique. La pression intra-oculaire est supérieure à 50 mm de mercure et en l'absence d'un traitement urgent, la crise va aboutir à une atrophie optique avec un risque de cécité. Cette crise survient sur des yeux anatomiquement prédisposés, ayant eu un facteur déclenchant (une dilatation pupillaire par exemple).
Il se produit lorsque la disposition anatomique fait que l'angle entre iris et cornée est trés aigu voir fermé : sous l'effet d'une dilatation de la pupille, parfois d'origine médicamenteuse ou après un long séjour à l'obscurité, l'iris est poussé vers l'avant et s'accole à la cornée. L'humeur aqueuse ne peut plus s'écouler, et la pression oculaire s'élève rapidement.
Diagnostic
1. Le glaucome chronique ou à angle ouvert
Le diagnostic est réalisé par la mesure de la pression intra-oculaire par tonométrie. Il est complété par un fond d'oeil qui permet d'évaluer les dégâts au niveau de la rétine périphérique et de la papille et un examen du champ visuel. La pression intra-oculaire est supérieure à 22 mm Hg.
2. Le glaucome aigu ou à angle fermé
C'est le premier diagnostic à évoquer en présence d'un oeil rouge et douloureux. C'est une urgence.
Interrogatoire
On retrouve généralement un début brutal avec une douleur
oculaire intense, de type névralgique avec irradiation
hémifaciale. C'est la manifestation principale.
Les patients décrivent également de manière variée :
- une vision brouillée soudaine,
- une perception de halos colorés autour des lumières,
- une photophobie importante (sensibilité extrême à la
lumière),
- des nausées et vomissements.
Examen clinique
Dans sa forme classique, l'oeil est rouge, généralement très dur à la palpation (en bille d'ivoire), larmoyant. On retrouve souvent une mydriase, une cornée dépolie et insensible.
Des formes subaiguës existent avec des douleurs moins importantes, une hypertonie légère, les crises se calmant spontanément. Mais leurs répétitions doivent conduire à un traitement rapide.
Examens complémentaires et de dépistage
Trois examens sont nécessaires :
- Mesure de la pression intraoculaire par un tonomètre.
- Un fond dSil nécessaire pour apprécier le retentissement
sur la rétine périphérique et la papille.
- Un champ visuel pour déterminer le nombre, la localisation
et la forme des pertes de vision dans un périmètre déterminé.
Traitement
Le traitement du glaucome est indispensable car il permet
d'éviter une dégradation importante voire définitive du nerf
optique allant de pair avec une diminution de la faculté
visuelle.
Le but du traitement du glaucome étant de faire baisser la
tension intra-oculaire.
1. Généralités
Traitement médicamenteux
Par voie locale (collyre)
En fonction de leur composition, les collyres diminuent la sécrétion de l'humeur aqueuse ou en stimulent l'évacuation. Leur effet se limite à une durée de 12 à 24 heures.
(Source Tableau : Guide Pratique des médicaments, 22ème édition, Dorosz, 2002)
|
Mécanismes d'action
|
contre-indications
|
|
|
Béta-Bloquants (Bétaxolol, Béfunolol, Cartéolol, Timolol...) |
réduction de la PIO par diminution de la sécrétion active d'humeur acqueuse |
Asthme |
|
Inhibiteur de l'Anhydrase
carbonique (Dorzolamide et Brinzolamide) |
réduction de la PIO par diminution de la sécrétion active d'humeur acqueuse | Insuffisance rénale sévère |
|
Parasympathomimétiques
directs (Pilocarpine, Acéclidine) |
Cholinergiques diminuant la PIO | Uvéites antérieures |
|
Anticholinestérasiques (Ecothiopate) |
Parasympathomimétiques indirects |
Asthme Myopie importante Risque de glaucome à angle fermé |
|
Sympathomimétiques (Epinéphrine, Divéphrine) |
Effet alpha1 stimulant (diminution de la sécrétion d'humeur acqueuse) et effet Beta 2 stimulant (augmentation de l'élimination) |
Risque de glaucome à angle fermé Uvéites antérieures |
|
Alpha 2
adrénergiques (Brimonidine, Apraclonidine) |
Agoniste alpha 2 adrénergique diminuant la formation d'humeur acqueuse. |
Pathologie cardio-vasculaire non contrôlée Association avec IMAO, tricycliques et miansérine |
|
Prostaglandines (Lanatoprost) |
Analogue prostaglandine F2 alpha augmentant l'écoulement de l'humeur acqueuse | Grossesse et allaitement |
Par voie générale (per os ou injection IV)
Quand l'effet des gouttes ophtalmiques sur la tension
intraoculaire s'avère insuffisant, le médecin aura dans
certains cas recours à des comprimés. Tout en diminuant la
sécrétion de l'humeur aqueuse dans l'Sil, certains de ces
médicaments nuisent à la fonction rénale.
|
Mécanismes d'action
|
contre-indications
|
|
|
Inhibiteur de l'Anhydrase
carbonique (Acétazolamide ) |
réduction de la PIO par diminution de la sécrétion active d'humeur acqueuse |
Grossesse |
Traitement au laser
La trabéculoplastie consiste à envoyer un faisceau laser
argon sur le trabeculum pour augmenter sa filtration et donc
l'évacuation de l'humeur aqueuse. Dans 80% des cas, le
traitement au laser évite au patient une intervention
chirurgicale. Parfois, cependant, ce traitement doit être
repris un ou deux ans plus tard.
Traitement chirurgical
Si les traitements ci-dessus ne sont pas efficaces, on a recours au traitement chirurgical. L'opération se fait en général sous anesthésie locale et ne nécessite pas de séjour à l'hôpital. Elle consiste à faire une valve qui facilite le drainage du liquide diminuant d'autant la pression intra-oculaire.
2. Le glaucome chronique ou à angle ouvert
Il est traité en premier lieu par des collyres qui abaissent la presssion intra-oculaire par diminution de la sécrétion d'humeur aqueuse. Un nouveau type de collyre, à base de prostaglandines, agit en augmentant l'excrétion de l'humeur aqueuse. Plusieurs collyres peuvent être associés et sont à mettre dans l'oeil de 1 à 3 fois par jour. Les résultats sont trés bons dans 3 cas sur quatre. Si l'effet n'est pas suffisant, il faut s'adresser à la chirurgie. Les résultats sont habituellement bons mais la chirurgie précipite parfois certaines complications infectieuses ou la survenue d'une cataracte ce qui interdit sa réalisation systématique.
3. Le glaucome aigu ou à angle fermé
Le glaucome à angle fermé réclame que l'on fasse diminuer rapidement la pression intra-oculaire et préparer le patient à une intervention chirurgicale. Celle-ci consiste essentiellement en une section (le plus souvent au laser) de la périphérie de l'iris pour lever définitivement le blocage et décomprimer l'oeil. Sil nest pas rapidement traité, le glaucome aigu peut causer des lésions irréversibles.
#COVID-19 : le point de situation épidémiologique sur le coronavirus SARS-CoV-2
Descripteur MESH : Glaucome

