Xénotransplantation : où en est vraiment la greffe d’organes animaux chez l’humain en 2026 ?
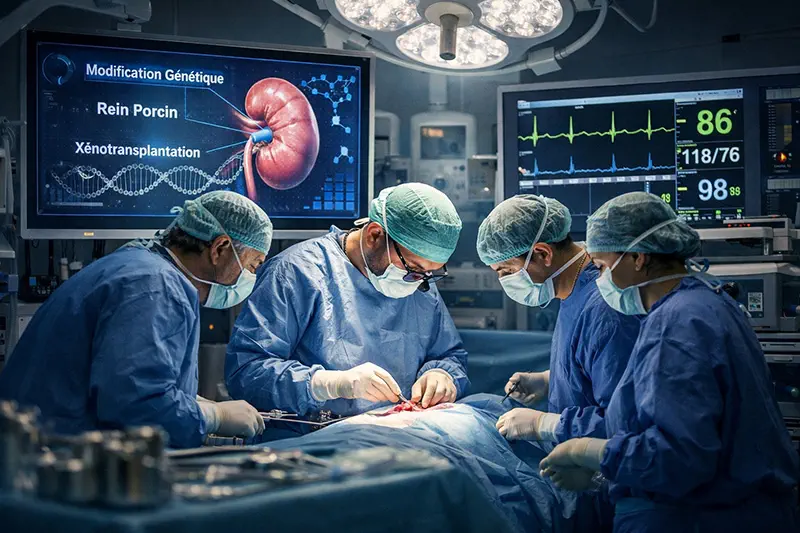
Longtemps cantonnée aux annonces spectaculaires et aux preuves de concept, la xénotransplantation entre dans une phase plus clinique, sans avoir encore dissipé les principales inconnues qui entourent son avenir. Les premiers greffons porcins génétiquement modifiés implantés chez l’humain ont montré qu’un organe animal pouvait, dans certaines conditions, assurer une fonction biologique réelle. Cette séquence nouvelle ouvre une brèche scientifique et médicale, mais elle ne suffit pas encore à transformer l’essai. Entre faisabilité chirurgicale, contrôle immunologique, risque infectieux et encadrement réglementaire, le passage à une pratique courante reste loin d’être acquis.[1][2][3]
À retenir (lecture rapide)
– La xénotransplantation progresse surtout dans le rein, avec des interventions désormais rapportées chez des receveurs vivants.[1][2]
– Le foie porcin a montré une activité biologique pendant dix jours, mais dans un protocole limité à un receveur en état de mort encéphalique.[3]
– Les verrous majeurs restent la durée de survie du greffon, le rejet, les complications thrombo-inflammatoires et la biosécurité infectieuse.[2][4]
– La pression clinique demeure forte : en France, 23 294 patients étaient inscrits sur la liste nationale d’attente au 1er janvier 2026.[5]
Une promesse née de la pénurie persistante de greffons
La xénotransplantation désigne la transplantation chez l’humain de cellules, de tissus ou d’organes issus d’une autre espèce. Dans les travaux les plus avancés, l’animal source est presque toujours le porc, pour des raisons de taille d’organe, de physiologie et de possibilités offertes par l’édition génétique.[4] Depuis plus de vingt ans, le domaine poursuit le même objectif : desserrer l’étau de la pénurie de greffons humains, qui continue de structurer toute la médecine de transplantation.
En France, cette tension ne se relâche pas. L’Agence de la biomédecine a annoncé, le 19 février 2026, un record de 6 148 greffes d’organes réalisées en 2025, soit le niveau le plus élevé jamais enregistré dans le pays. Ce bilan ne modifie pourtant pas le constat de fond : au 1er janvier 2026, 23 294 patients demeuraient inscrits sur la liste nationale d’attente, et 966 sont décédés en 2025 alors qu’ils y figuraient.[5] Dans ce contexte, la recherche de solutions alternatives ne relève plus seulement d’un pari technologique ; elle répond à une impasse de santé publique durable, liée à des besoins toujours croissants en transplantation rénale.[6]
Le mouvement est d’ailleurs désormais clairement international. Aux États-Unis, United Therapeutics a annoncé le 3 février 2025 que la FDA avait autorisé son essai clinique UKidney, présenté comme le premier essai clinique humain d’un xéno-organe, avec une cohorte initiale de six patients pouvant être étendue jusqu’à 50. En parallèle, eGenesis a confirmé, le 7 février 2025, qu’une deuxième transplantation rénale avait été réalisée dans le cadre d’un programme d’accès élargi autorisé par la FDA, conçu pour trois patients.[9][10]
C’est dans cette faille persistante entre besoins cliniques et disponibilité des greffons que la xénotransplantation tente aujourd’hui d’ouvrir une brèche. L’expression n’a rien d’emphatique : elle décrit la possibilité, encore incomplète, de sortir d’un système dépendant presque exclusivement du don humain post mortem ou du don du vivant.
Le rein s’impose comme le terrain le plus avancé
Le changement de séquence observé depuis 2024 et 2025 tient au fait que la xénotransplantation n’est plus seulement évaluée chez des receveurs décédés ou dans des protocoles de très courte durée. Le 7 février 2025, le New England Journal of Medicine a publié le cas d’une transplantation de rein porcin chez un patient atteint d’insuffisance rénale terminale, marquant une étape décisive dans l’entrée du domaine dans la littérature clinique de référence.[1]
Dans la foulée, Nature Medicine estimait, le 14 juillet 2025, que la transplantation rénale porcine entrait dans une phase de bascule, l’éditorial parlant d’un « tipping point ». La revue y souligne toutefois que cette transition vers des essais cliniques ne doit pas être confondue avec une validation acquise : selon le texte, « La transplantation de reins de porc chez des patients entre dans les essais cliniques, mais d’importantes questions scientifiques doivent encore être résolues avant que la xénotransplantation rénale puisse devenir une réalité clinique courante ».[2]
L’article du New England Journal of Medicine permet aussi de mesurer l’ampleur de l’ingénierie désormais engagée. Le rein transplanté provenait d’un porc Yucatan miniature porteur de 69 modifications génomiques, avec suppression de trois antigènes glycanes majeurs, expression de sept transgènes humains et inactivation de rétrovirus endogènes porcins. Ce degré de modification ne règle pas à lui seul la question du devenir à long terme du greffon, mais il dit assez à quel point la xénotransplantation contemporaine repose sur une médecine de précision à très haute intensité technologique.[1]
Si le rein devance les autres organes, c’est d’abord parce que son évaluation clinique est plus lisible. L’organe est mieux connu sur le plan immunologique, sa fonction se mesure de manière continue, et il existe, en cas d’échec, une thérapie de suppléance avec la dialyse. Cette configuration ne supprime ni le risque ni la gravité de l’intervention, mais elle rend le rapport bénéfice-risque plus intelligible que pour le cœur ou le foie. Elle n’efface pas non plus certaines limites physiologiques encore discutées : les reins porcins présentent une capacité de concentration urinaire inférieure à celle des reins humains, même si les observations cliniques récentes suggèrent que cette différence n’interdit pas nécessairement une homéostasie efficace chez certains receveurs.[11] C’est aussi ce qui explique que les équipes aient concentré leurs efforts sur cet organe, dans un paysage où la question de la qualité et de la disponibilité des greffons continue de peser sur la pratique quotidienne.[7]
Le foie ouvre une nouvelle étape, mais encore très expérimentale
Le foie constitue un défi d’une autre nature. Son activité métabolique, synthétique et immunologique rend sa substitution plus complexe qu’une simple restauration de débit ou de filtration. C’est pourquoi la publication, dans Nature, d’une xénotransplantation hépatique chez un receveur en état de mort encéphalique a attiré autant d’attention au printemps 2025.[3]
L’étude rapporte qu’un foie provenant d’un porc modifié sur six gènes a été implanté de manière auxiliaire, sans retrait du foie natif. Les auteurs indiquent que « Deux heures après la reperfusion de la veine porte du xénogreffon, une bile jaunâtre a été produite » et que la production a augmenté « to 66.5 ml by postoperative day 10 ». Ils ajoutent que le greffon est resté fonctionnel pendant les dix jours de suivi, avec une albumine porcine en hausse, un débit vasculaire jugé acceptable et « no signs of rejection » à l’analyse histologique.[3]
Le signal scientifique est net, mais il doit être replacé dans son cadre exact. Il ne s’agit ni d’une greffe destinée à sauver un patient vivant, ni d’une démonstration de durabilité au long cours. Le protocole a été interrompu au bout de dix jours, à la demande de la famille, ce qui interdit toute extrapolation hâtive sur la survie prolongée du greffon ou sur sa capacité à remplacer durablement un foie humain défaillant. Autrement dit, la xénotransplantation hépatique ouvre une brèche expérimentale significative, mais elle reste à distance d’une utilisation clinique ordinaire, comme l’a aussi rappelé la première démonstration d’un greffon porcin fonctionnel pendant dix jours.[8]
Les verrous scientifiques ne se résument pas au rejet hyperaigu
Le récit public de la xénotransplantation s’est longtemps focalisé sur le rejet hyperaigu. Ce verrou n’a pas disparu, mais l’édition génétique l’a partiellement déplacé. L’inactivation de gènes porcins impliqués dans les incompatibilités immunologiques majeures, comme GGTA1, CMAH ou B4GALNT2, ainsi que l’insertion de transgènes humains à visée régulatrice, ont modifié la donne expérimentale.[3] Dans l’essai hépatique publié par Nature, les auteurs décrivent par exemple l’inactivation de GGTA1, B4GALNT2 et CMAH, ainsi que l’expression de protéines humaines telles que CD46, CD55 et THBD.[3]
Pour autant, les difficultés se sont déplacées vers des zones plus diffuses et probablement plus complexes à maîtriser : inflammation vasculaire, activation du complément, troubles de la coagulation, consommation plaquettaire, infections opportunistes et toxicité cumulative d’immunosuppressions très intensives. C’est précisément le sens de l’avertissement formulé par Nature Medicine en juillet 2025 : l’entrée en essais ne vaut pas démonstration de routine.[2]
Un autre point appelle la prudence méthodologique : tous les succès ne se valent pas. Une fonction observée pendant quelques jours chez un receveur en état de mort encéphalique n’a pas la même portée qu’un maintien de greffon chez un patient vivant, exposé à des contraintes immunitaires, infectieuses et hémodynamiques plus longues et plus complexes. C’est sur cette durabilité réelle, davantage que sur la seule possibilité technique d’implanter l’organe, que se jouera la crédibilité clinique de la discipline.[1][2][3]
Le risque infectieux continue de structurer le débat réglementaire
La question infectieuse reste l’un des fondements historiques de la régulation de la xénotransplantation. La Food and Drug Administration (FDA) maintient en ligne une page de référence sur les Xenotransplantation Guidances, dont la page-index était indiquée comme actualisée au 17 juin 2025 lors de la consultation. Elle renvoie notamment vers le document du Public Health Service consacré aux enjeux infectieux, lui-même mentionné comme mis à jour le 23 juin 2022.[4] Cette distinction de dates n’est pas anodine : elle rappelle que le cadre réglementaire se construit par strates, entre recommandations anciennes toujours structurantes et actualisations plus récentes des pages de référence. Au-delà du rejet, la greffe interespèces introduit en effet un risque théorique et pratique de transmission d’agents pathogènes, connu de longue date et toujours considéré comme structurant.
Ce point n’est pas accessoire pour les professionnels. Il implique des exigences de sélection et d’élevage des animaux donneurs, des stratégies de surveillance prolongée des receveurs, ainsi qu’une traçabilité renforcée des procédures. En d’autres termes, la xénotransplantation ne se contentera pas, si elle progresse, d’ajouter un nouveau type de greffon ; elle imposera vraisemblablement une organisation médico-réglementaire spécifique, avec des contraintes de suivi plus lourdes que celles de l’allotransplantation humaine classique.[4]
Des questions éthiques et sociales encore loin d’être réglées
L’un des angles les moins stabilisés du débat ne relève ni de la chirurgie ni de l’immunologie, mais de l’acceptabilité de la technologie elle-même. La production d’organes à partir de porcs génétiquement modifiés soulève des questions de bien-être animal, de coût, de priorisation des patients et d’équité d’accès. À mesure que les essais cliniques deviennent plausibles, ces interrogations cessent d’être abstraites : elles concernent la manière dont seront sélectionnés les premiers receveurs, mais aussi les conditions dans lesquelles ces organes pourraient, demain, être distribués.
Ce point est désormais explicite dans les textes récents. Nature Medicine notait en 2025 que les reins porcins et humains devraient, à terme, être répartis de manière équitable, et que les receveurs d’un organe porcin pourraient être exposés à une forme de stigmatisation sociale.[2] Des travaux de bioéthique publiés en 2025 et 2026 prolongent cette réflexion en soulignant que la promesse d’une source d’organes plus abondante ne suffira pas, à elle seule, à lever les réticences culturelles, religieuses ou symboliques associées à la xénotransplantation.[12]
Une rupture possible, pas encore une pratique installée
Le terme de rupture n’est pas excessif si l’on parle du potentiel théorique de la xénotransplantation. Pouvoir disposer d’organes standardisés, préparés, génétiquement modifiés et mobilisables sans dépendre exclusivement du prélèvement humain bouleverserait l’économie générale de la transplantation. Mais, à ce stade, les données disponibles décrivent surtout une discipline en transition : plus crédible qu’hier, encore loin d’être stabilisée.
Les faits établis sont désormais plus robustes qu’il y a quelques années. Oui, des reins de porc génétiquement modifiés ont été implantés chez des receveurs humains vivants.[1] Oui, un foie porcin a pu assurer une activité biologique objectivable pendant dix jours dans un protocole expérimental chez un receveur en état de mort encéphalique.[3] Oui, les cadres scientifiques et réglementaires se précisent à mesure que les équipes sortent de la pure preuve de concept.[2][4] Mais non, ces résultats ne permettent pas encore de conclure que la xénotransplantation est prête à compenser, à court terme, l’ampleur de la pénurie de greffons humains.
Pour les professionnels de santé, l’enjeu des prochaines années sera donc moins de savoir si la xénotransplantation est devenue possible que de déterminer dans quelles indications, pour quels profils de patients, avec quel niveau de risque acceptable et sous quel contrôle collectif elle pourrait devenir défendable. Le basculement historique, s’il se confirme, ne se jouera pas dans l’annonce d’une première mondiale supplémentaire, mais dans la répétition de résultats durables, reproductibles et suffisamment sûrs pour franchir le seuil de la pratique.
Références
2. Nature Medicine, « A tipping point for kidney xenotransplantation », 14 juillet 2025
3. Nature, « Gene-modified pig-to-human liver xenotransplantation », 2025
Descripteur MESH : Transplantation , Éthique , Immunosuppresseurs , Organes artificiels , Virus , Zoonoses

