Zona : une prévention désormais mondiale, des recommandations qui convergent
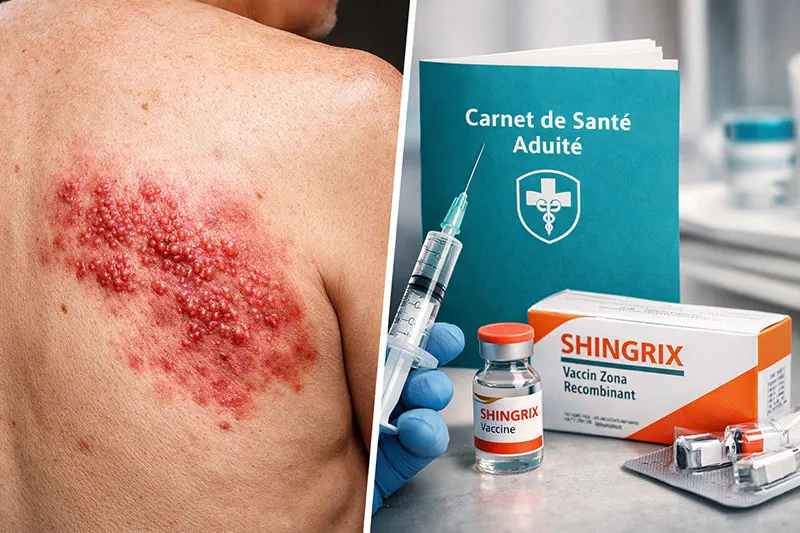
La prévention du zona change de dimension. En France, l’extension de la vaccination aux personnes immunocompétentes de 65 ans et plus ne relève plus d’un simple ajustement du calendrier vaccinal : elle s’inscrit dans un mouvement international plus large, marqué par la montée en puissance du vaccin recombinant adjuvanté Shingrix. Derrière cette inflexion, le raisonnement sanitaire s’est clarifié. Chez les sujets âgés comme chez les patients immunodéprimés, le zona ne peut plus être réduit à une éruption cutanée douloureuse et transitoire. Il expose à des douleurs prolongées, à des atteintes ophtalmiques parfois sévères et, plus rarement, à des complications neurologiques ou vasculaires qui justifient une stratégie préventive structurée.[1][3][4]
À retenir (lecture rapide)
• La France recommande désormais la vaccination contre le zona chez tous les adultes immunocompétents de 65 ans et plus.[1]
• L’OMS, le CDC, le Canada, l’Australie et le Royaume-Uni convergent vers une place centrale du vaccin recombinant.[3][4][6][7][8]
• Les données 2025 confortent surtout l’efficacité contre le zona et les névralgies post-zostériennes, y compris chez plusieurs patients à risque.[9][10][11][12]
• Les bénéfices cardiovasculaires ou cognitifs restent des signaux intéressants, mais encore insuffisants pour orienter seuls la pratique.[13][14]
Une maladie fréquente dont le poids clinique reste sous-estimé
Le zona correspond à la réactivation du virus varicelle-zona, demeuré latent après une varicelle ancienne. Son incidence augmente avec l’âge, à mesure que décline l’immunité cellulaire spécifique, mais aussi en cas d’immunodépression liée à une pathologie ou à un traitement. L’Organisation mondiale de la santé rappelle qu’environ 30 % des individus connaîtront un épisode de zona au cours de leur vie.[3] Ce chiffre, souvent cité, prend une tout autre portée dès lors qu’on l’examine à l’échelle du vieillissement démographique et de l’augmentation du nombre de patients vivant avec une immunodépression chronique. En France, Vaccination Info Service indique que l’on observe 5 à 10 cas de zona pour 1 000 personnes âgées de 60 ans et plus par an, ce qui donne une mesure plus concrète du fardeau attendu en soins courants.[15]
La complication la plus fréquente est la névralgie post-zostérienne, autrement dit la persistance de douleurs neuropathiques après la disparition des lésions cutanées. Les CDC estiment qu’elle concerne environ 10 % à 18 % des patients.[4] À cela s’ajoutent des complications bien documentées : zona ophtalmique, surinfections cutanées, atteintes neurologiques centrales ou périphériques, voire événements vasculaires dans certaines localisations.[3][4] En pratique, ce fardeau clinique déplace le sujet hors du seul champ dermatologique. Il impose de le penser comme un enjeu de prévention vaccinale adulte à part entière.
La France rejoint une dynamique de convergence internationale
L’avis rendu par la Haute Autorité de santé en mars 2024 a marqué un tournant en recommandant l’utilisation préférentielle du vaccin recombinant adjuvanté Shingrix chez les adultes immunocompétents de 65 ans et plus ainsi que chez les adultes immunodéprimés à partir de 18 ans exposés à un risque accru de zona.[1] Le calendrier vaccinal 2025 a ensuite confirmé cette orientation en étendant la recommandation à l’ensemble des personnes âgées de 65 ans et plus. En pratique, le schéma retenu repose sur deux doses, espacées d’au moins deux mois.[1][2]
La France n’évolue pas à contre-courant. Il convient toutefois de rappeler que cette vaccination reste recommandée, et non obligatoire. Pour les personnes ciblées par la stratégie française, le vaccin Shingrix est remboursé à 65 % par l’Assurance Maladie depuis le 14 décembre 2024, ce qui modifie concrètement son accessibilité en pratique.[16]
L’OMS, dans sa prise de position de juillet 2025, place elle aussi le vaccin recombinant au centre de la stratégie de prévention, en particulier chez les personnes âgées et les groupes à haut risque.[3] Aux États-Unis, les CDC recommandent deux doses chez tous les adultes immunocompétents de 50 ans et plus, ainsi que chez les adultes immunodéprimés ou immunosupprimés de 19 ans et plus.[4][5] Le Canada a, en mai 2025, renforcé sa recommandation en faveur des adultes immunodéprimés dès 18 ans.[6] L’Australie retient également le seuil de 50 ans pour les adultes immunocompétents, avec une ouverture aux adultes immunodéprimés à partir de 18 ans.[7] Au Royaume-Uni, l’évolution récente a consisté à élargir, depuis le 1er septembre 2025, l’accès à Shingrix à l’ensemble des personnes sévèrement immunodéprimées âgées de 18 ans et plus.[8]
Ces dispositifs ne se recouvrent pas parfaitement. Les seuils d’âge, les modalités de financement et l’héritage laissé par le vaccin vivant atténué demeurent variables selon les pays. Le mouvement de fond n’en est pas moins net : la prévention du zona rejoint progressivement le socle des vaccinations de l’adulte, dans le sillage d’autres stratégies désormais mieux installées. À cet égard, la place croissante des vaccins de l’adulte dans les recommandations françaises éclaire utilement le changement d’époque en cours.[20]
Le vaccin recombinant s’impose comme référence
L’argument principal en faveur de Shingrix reste son niveau de protection, mais aussi sa durabilité. L’essai ZOE-LTFU, publié en 2025 dans EClinicalMedicine, rapporte une persistance de l’efficacité jusqu’à 11 ans après la primovaccination.[9] Cette donnée compte. Elle suggère que la stratégie ne repose pas seulement sur une forte efficacité initiale, mais sur une protection durable susceptible de soutenir une politique vaccinale cohérente à long terme.
Les données en vie réelle viennent consolider cette assise. Une étude publiée en 2025 et indexée dans PubMed conclut que le vaccin recombinant est efficace chez les adultes âgés, y compris immunodéprimés, et que deux doses confèrent une meilleure protection qu’une dose unique.[10] Ce point, en apparence technique, est décisif à l’épreuve du terrain. Dans les parcours de soins adultes, l’écart entre une recommandation formulée et un schéma vaccinal effectivement complété reste l’un des principaux déterminants de l’efficacité observée.
Chez les patients antérieurement vaccinés par Zostavax, les recommandations américaines soutiennent en outre une revaccination par Shingrix, compte tenu du déclin de la protection conférée par le vaccin vivant.[4] Pour les soignants de premier recours, le message devient donc plus lisible : la stratégie de référence repose désormais sur un vaccin non vivant, administré en deux doses, et priorisé chez les personnes âgées comme chez les patients à risque. Encore faut-il que cette lisibilité réglementaire se traduise dans les consultations, les officines et les services hospitaliers.
Des données récentes qui renforcent la stratégie chez les patients immunodéprimés
La littérature scientifique récente apporte des éléments rassurants dans des populations longtemps restées sous-documentées. Chez des patients atteints de polyarthrite rhumatoïde, une étude publiée en 2025 a observé une efficacité vaccinale de 60,7 % contre le zona et de 88,7 % contre les névralgies post-zostériennes, sans augmentation du risque de poussée dans les 30 jours suivant la vaccination.[11] Une autre étude de 2025, menée dans une cohorte hétérogène de maladies rhumatismales, décrit un profil de sécurité jugé rassurant, avec des effets indésirables essentiellement mineurs et sans signal particulier lié aux traitements immunosuppresseurs avancés.[12]
Ces résultats vont dans le même sens que les recommandations internationales. Parce qu’il ne s’agit pas d’un vaccin vivant, le vaccin recombinant ouvre une option praticable chez de nombreux patients pour lesquels les stratégies antérieures étaient plus limitées ou plus discutées. Il convient toutefois de conserver une lecture nuancée. Certaines publications immunologiques, notamment chez des patients traités par inhibiteurs de JAK, suggèrent que la réponse adaptative induite par le vaccin pourrait être partiellement atténuée. Cette réserve ne remet pas en cause la recommandation vaccinale, mais elle rappelle que l’immunogénicité peut varier selon les profils thérapeutiques et que toute extrapolation uniforme serait imprudente.
Des bénéfices extra-zona encore sur une ligne de crête
Depuis plusieurs mois, la littérature scientifique s’intéresse à des effets potentiels de la vaccination antizostérienne au-delà de la seule prévention du zona. Des travaux récents évoquent une association entre vaccination et réduction du risque de démence, d’infarctus du myocarde ou d’accident vasculaire cérébral. Une méta-analyse publiée en 2025 dans le Journal of Alzheimer’s Disease rapporte ainsi une association entre vaccination contre le zona et baisse du risque de démence.[13] De son côté, une communication relayée par la Société européenne de cardiologie en août 2025 signale une association avec un moindre risque d’événements cardiovasculaires majeurs.[14]
Ces résultats, pour stimulants qu’ils soient, exigent une interprétation rigoureuse. Ils reposent majoritairement sur des études observationnelles, exposées à des biais de sélection, à l’effet dit du « vacciné en meilleure santé » et à des facteurs de confusion résiduels. En l’état, ces bénéfices extra-zona n’entrent pas parmi les fondements qui justifient, à eux seuls, les recommandations de routine. Ils enrichissent le débat scientifique, mais ne sauraient être présentés aux patients comme des bénéfices acquis. Pour un lectorat de professionnels de santé, cette distinction entre hypothèse solide et preuve clinique suffisante n’a rien d’accessoire : elle conditionne la qualité du discours de prévention.
L’enjeu se déplace désormais vers l’intégration dans les pratiques
Le sujet n’est plus seulement réglementaire. Il devient organisationnel. Le zona reste pris dans un paradoxe bien connu : ses complications sont identifiées, son poids clinique documenté, mais sa prévention vaccinale demeure moins spontanément intégrée à la consultation adulte que celle de la grippe, du pneumocoque ou, plus récemment, du VRS.
Cette situation tient à la nouveauté relative de la stratégie française, au besoin de repérer les patients immunodéprimés et à la difficulté, très concrète, de sécuriser un schéma en deux injections. À cela s’est ajoutée une tension d’approvisionnement signalée en 2025, avec contingentement quantitatif en officine jusqu’à la fin décembre, rappelant que la solidité d’une recommandation ne garantit pas, à elle seule, sa traduction immédiate dans le quotidien des soins.[17]
Pour les médecins généralistes, les infectiologues, les internistes, les gériatres, les pharmaciens et les infirmiers, la séquence pratique devient pourtant plus simple. Chez un adulte de 65 ans ou plus, ou chez un adulte plus jeune mais immunodéprimé, la question vaccinale mérite désormais d’être posée de façon systématique. Chez les patients ayant déjà présenté un épisode de zona, la vaccination conserve sa pertinence. Et dans un paysage où le calendrier vaccinal adulte devient plus dense et plus stratégique, l’intégration du zona dans les bilans de prévention pourrait rapidement devenir un indicateur de qualité de prise en charge.[21]
Un consensus solide, mais des angles morts à surveiller
Le dossier du zona illustre une transformation plus large de la politique vaccinale adulte. Le consensus international se renforce autour d’un vaccin recombinant efficace, non vivant et utilisable dans un nombre croissant de situations à risque.[3][4][6][7][8] Les publications récentes confortent la solidité de cette stratégie sur ses objectifs principaux : prévenir le zona et réduire les névralgies post-zostériennes, y compris dans des populations cliniquement complexes.[9][10][11][12]
Des zones de vigilance persistent néanmoins. En France, la couverture vaccinale spécifique du zona reste encore mal documentée à l’échelle nationale dans les bilans publics consolidés, ce qui interdit d’avancer un taux robuste sans précaution. Les bulletins récents de Santé publique France indiquent d’ailleurs que des estimations prenant pleinement en compte l’utilisation de Shingrix doivent encore être consolidées.[18][19] Plus largement, la couverture vaccinale réelle reste imparfaitement documentée dans plusieurs pays. Quant aux bénéfices cognitifs ou cardiovasculaires mis en avant par certaines études récentes, ils demeurent prometteurs sans pouvoir, à ce stade, être érigés en arguments centraux de prescription. C’est dans cet équilibre entre consensus vaccinal, prudence d’interprétation et déploiement à l’épreuve du terrain que se joue aujourd’hui la maturité du sujet.
Références
1. Haute Autorité de santé, Recommandations vaccinales contre le zona. Place du vaccin Shingrix, 7 mars 2024.
2. Ameli, Zona : la consultation, le traitement et la prévention par vaccination.
3. World Health Organization, WHO position paper on herpes zoster vaccines, 4 juillet 2025.
4. CDC, Shingles Vaccine Recommendations, 26 juillet 2024.
5. CDC, Clinical Considerations for Shingrix Use in Immunocompromised Adults Aged ≥19 Years, 9 juillet 2024.
6. Public Health Agency of Canada, Updated recommendations on Herpes Zoster vaccination for adults who are immunocompromised, 14 mai 2025.
7. Australian Government, Australian Immunisation Handbook, Zoster (herpes zoster), mise à jour du 19 janvier 2026.
8. UK Health Security Agency, Shingles vaccination programme: expansion of Shingrix eligibility to all those who are severely immunosuppressed and aged 18 years and over, 22 juillet 2025.
9. Strezova A. et al., Final analysis of the ZOE-LTFU trial to 11 years post-primary vaccination with recombinant zoster vaccine, EClinicalMedicine, 2025.
10. PubMed, Effectiveness of Recombinant Herpes Zoster Vaccine in the Real World, 2025.
11. Rayens E. et al., Effectiveness and safety of the recombinant zoster vaccine in adults with rheumatoid arthritis, Vaccine, 2025.
12. Valentini S. et al., Effectiveness and Safety of Recombinant Zoster Vaccine in patients with rheumatic musculoskeletal diseases, 2025.
13. Yin Y. et al., The association between herpes zoster vaccination and the decreased risk of dementia: a systematic review and meta-analysis of cohort studies, Journal of Alzheimer’s Disease, 2025.
14. European Society of Cardiology, New systematic review and meta-analysis shows an association between shingles vaccination and lower risk of heart attack and stroke, 28 août 2025.
15. Vaccination Info Service, Zona, mise à jour du 29 avril 2025.
16. Legifrance, Arrêté du 5 décembre 2024 modifiant la liste des spécialités pharmaceutiques remboursables aux assurés sociaux, JORF du 10 décembre 2024.
17. Vidal, Tension d’approvisionnement sur le vaccin Shingrix jusqu’à la fin décembre 2025, 14 octobre 2025.
18. Santé publique France, Vaccination en France. Bilan de la couverture vaccinale en 2024, 28 avril 2025.
19. Santé publique France, Bulletin vaccination Auvergne-Rhône-Alpes, 28 avril 2025.
20. Caducee.net, Vaccination contre les infections à pneumocoques : la HAS recommande un élargissement aux adultes de 65 ans et plus, 6 février 2025.
21. Caducee.net, Calendrier vaccinal.
Descripteur MESH : Zona , Varicelle , Zona ophtalmique , Virus , Épidémiologie , Maladie , VIH Virus de l'Immunodéficience Humaine , Thorax , Système immunitaire , Peau , Névralgie , Conjonctivite , Kératite , Infection , Incidence , Immunité , Herpès , Ganglion géniculé , Fièvre , Diagnostic

