L'impact de cinq affections courantes sur la contraception
L'Hypertension
Une femme avec une pression artérielle élevée (hypertension) sera plus limitée que d'autres femmes dans son choix d'une méthode contraceptive. Les options possibles dépendront des antécédents et de la gravité de la maladie, de la présence de complications (telles qu'une maladie vasculaire associée ou des organes atteints) et de la possibilité de surveiller sa tension artérielle.
Il faut être prudent en envisageant l'utilisation d'un contraceptif oral combiné (CO) par une femme atteinte d'hypertension sévère, d'hypertension accompagnée d'une maladie vasculaire, ou d'hypertension modérée.1(Une hypertension sévère est définie comme 18 / 11 centimètres de mercure (cm de Hg) ou plus, ces chiffres représentant la pression systolique / la pression diastolique. Une hypertension modérée est définie comme 16-17,9 / 10-10,9 cm de Hg).*
Dans les pays industrialisés tout comme dans les pays en développement, les femmes hypertendues utilisant un CO ont un risque relatif de crise cardiaque ou d'accident vasculaire cérébral (obstruction d'un vaisseau sanguin dans le cerveau) au moins trois fois plus élevé que les utilisatrices avec une tension normale. Ces premières ont également un risque d'accident cérébral hémorragique (hémorragie du cerveau par rupture d'un vaisseau sanguin) qui est multiplié par dix.2Ces conclusions proviennent d'un panel international d'experts. Elles sont basées sur plusieurs grandes études dont l'Etude collaborative sur les maladies cardio-vasculaires et la contraception hormonale de l'Organisation mondiale de la Santé, conduite dans 21 sites en Afrique, Asie, Europe et Amérique latine.
L'hypertension combinée à la consommation de tabac et à l'utilisation d'un CO augmente de manière importante le risque de troubles coronariens. Par conséquent, une femme hypertendue qui fume devrait être encouragée à cesser de fumer et devrait utiliser une méthode contraceptive autre que les CO.3(Dans le même domaine, une étude récente conduite auprès de 46.000 femmes en bonne santé n'a pas mis en évidence de conséquences graves des CO sur la santé à long terme, telles qu'un risque plus élevé de maladie cardio-vasculaire, plusieurs années après l'abandon de cette méthode.4
Les risques liés à l'utilisation de contraceptifs aux progestatifs-seuls chez les femmes hypertendues sont peu connus. Une étude cas-témoins récente montre toutefois que dans un groupe de femmes hypertendues, le risque d'accident vasculaire cérébral (AVC) était sensiblement plus élevé (d'un facteur de 1,3) chez les femmes qui utilisaient une pilule progestative (PP) que chez les femmes qui ne prenaient pas la pilule. Il faut cependant noter que cette différence n'est pas statistiquement ou cliniquement significative, le nombre d'AVC étant faible. L'auteur de cette étude recommande une recherche plus approfondie concernant un lien éventuel entre les contraceptifs aux progestatifs-seuls et l'hypertension.5
Les recommandations pour l'utilisation de contraceptifs par des femmes hypertendues sont les suivantes :
Femmes ayant une hypertension dans leurs antécédents ou qui
ont actuellement une hypertension légère (14-15,9 / 9-9,9 cm
de Hg) --
Les CO et les contraceptifs injectables (Cyclofem ou
Mesigyna) sont des méthodes peu conseillées. Les méthodes
progestatives (du type injectable tel que l'acétate
médroxyprogestérone-dépôt ou DMPA, les pilules progestatives
et le Norplant) constituent un choix mieux adapté, surtout
pour les femmes qui ne fument pas et ne sont pas atteintes de
diabète, d'hyperlipidémie ou d'obésité : une constellation de
facteurs qui contribue au risque de maladie cardiaque. Tout
type de DIU peut être utilisé. Pour ce qui est de la
stérilisation, l'hypertension augmente les risques liés à
l'anesthésie générale.
Femmes ayant une hypertension modérée (16-17,9 / 10-10,9 cm
de Hg) --
les CO et les contraceptifs injectables
combinés sont plutôt déconseillés, même si la pression peut
être surveillée périodiquement. Si l'hypertension, bien que
modérée, s'aggrave au cours de la prise d'un CO, il faut
interrompre l'utilisation. Toutes les autres méthodes
contraceptives constituent de bons choix, bien que les
méthodes de barrière soient moins efficaces en cas
d'utilisation typique que les autres méthodes. Pour ce qui
est de la stérilisation, l'hypertension augmente les risques
liés à l'anesthésie générale.
Femmes ayant une hypertension sévère (18 / 11 cm de Hg ou
plus), ou une maladie vasculaire
associée --
Les femmes appartenant à cette catégorie ne devraient pas
utiliser de CO ou d'injectables combinés. Les contraceptifs
injectables à progestatif tels que le DMPA nécessitent une
évaluation clinique attentive. Toutes les autres méthodes
contraceptives, y compris le Norplant et les pilules
progestatives, qui peuvent être interrompues rapidement,
constituent de bons choix. Toutefois, les méthodes de
barrières sont moins efficaces en cas d'utilisation typique
que les méthodes modernes. Pour ce qui est de la
stérilisation, l'hypertension augmente les risques liés à
l'anesthésie générale.
Les risques encourus pendant une grossesse
Chez les femmes hypertendues, il faut peser les risques liés à la contraception et ceux encourus par une grossesse. Etant donné qu'une grossesse surcharge le travail du système circulatoire, une femme hypertendue court plusieurs risques graves.
Une complication pouvant survenir est la pré-eclampsie, qui est caractérisée par une augmentation de l'hypertension, par la présence de protéines dans l'urine et par un oedème des jambes. La pré-eclampsie peut provoquer des convulsions.
La santé du foetus est également en danger. La circulation sanguine placentaire et foetale peut être affectée et certains organes atteints. Les grossesses hypertendues sont également associées à un risque accru de retard de croissance intra-utérine, de naissance prématurée et de mort foetale.6
Parmi les mesures pour contrôler l'hypertension chez les femmes non enceintes figurent la perte de poids excessif, l'exercice physique et la réduction de la consommation de sel et d'alcool. Les femmes enceintes ou non devraient être encouragées à arrêter de fumer car le tabac aggrave l'effet de l'hypertension sur les vaisseaux sanguins.
Plusieurs médicaments tels que la methyldopa, l'hydralazine et les bêtabloquants se sont montrés efficaces dans le contrôle de l'hypertension chez les femmes enceintes.7Toutefois, des données animales suggèrent que les inhibiteurs de l'enzyme de conversion (IEC) pourraient être nocifs pour le foetus et devraient être évités pendant la grossesse.8
-- Kim Best
*Une pression artérielle acceptable pour des individus en âge de procréer est en principe entre 10 à 14 cm de Hg pour la pression systolique et 8 à 10 cm de Hg pour la pression diastolique (plus le niveau est bas, mieux c'est). Dans le monde, on estime que 690 millions de personnes sont atteints d'hypertension.
Le Diabète
Les femmes diabétiques ont besoin d'une contraception efficace
Par le docteur Roberto Rivera
Directeur des affaires médicales internationales de FHI
En général, la grossesse aggrave les complications liées au diabète. D'autre part, le diabète peut avoir des effets néfastes sur la grossesse. Pour une femme diabétique qui désire tomber enceinte, il est essentiel de contrôler son diabète avant d'envisager une grossesse. En attendant, une méthode contraceptive doit être utilisée.
L'accès à un choix de méthodes contraceptives efficaces constitue une partie importante de la prise en charge médicale de femmes diabétiques en âge de procréer. En plus du counseling sur les options contraceptives, les risques potentiels liés à une grossesse doivent être expliqués.
La proportion de femmes diabétiques en âge de procréer varie d'une population à l'autre. L'Organisation mondiale de la Santé a étudié la prévalence du diabète et de l'intolérance au glucose chez des femmes âgées de 20 à 39 ans dans 29 groupes provenant de 19 pays différents. Tandis que dans la plupart des groupes l'existence du diabète seul était rare, la prévalence du diabète combiné à une intolérance au glucose dépassait les 10 pour cent dans environ un tiers des groupes. Par exemple, la prévalence était supérieure à 10 pour cent chez les femmes noires et hispaniques aux Etats-Unis.9
Les effets de la grossesse sur le diabète varient, principalement en fonction de la prédisposition génétique, l'âge, le nombre de grossesses dans le passé, le nombre d'années de diabète et l'existence de complications vasculaires. Globalement, les changements hormonaux survenant lors de la grossesse peuvent accélérer ou aggraver les complications vasculaires liées au diabète. C'est pour cette raison que la plupart des spécialistes s'entendent à dire qu'une grossesse n'est pas recommandée pour les femmes diabétiques présentant des complications vasculaires avancées telles qu'une rétinopathie (maladie oculaire non inflammatoire) ou une néphropathie (maladie rénale). Ces femmes devraient considérer l'utilisation d'une méthode contraceptive très efficace, qu'elle soit permanente ou réversible.
Les effets du diabète sur l'issue d'une grossesse peuvent être graves. Les risques de malformations congénitales, de naissance prématurée, de mort-né, et d'un poids de naissance élevé sont plus importants chez les enfants de mères diabétiques. De plus, ces enfants sont plus à risque de devenir diabétique à leur tour.
A peu d'exceptions près, les options en matière de contraception sont les mêmes pour les femmes diabétiques que pour celles en bonne santé.
Les méthodes hormonales --
Les contraceptifs oraux combinés (CO) faiblement dosés n'ont
pas d'effets significatifs, d'un point de vue clinique, sur
le métabolisme du glucose ou sur le contrôle du diabète.
D'après les lignes directrices internationales actuelles, ils
peuvent en principe être utilisés par les femmes diabétiques
ne présentant pas de maladies vasculaires. Aucune étude
n'indique que l'utilisation de CO accélérerait la progression
des maladies vasculaires liées au diabète.
Toutefois, chez les femmes atteintes de néphropathie, de rétinopathie, de neuropathie (maladie du système nerveux périphérique) ou d'une autre maladie vasculaire, ou chez les femmes qui sont diabétiques depuis plus de 20 ans, l'utilisation de CO est déconseillée du fait de possibles effets négatifs sur leur état vasculaire. Vu les risques élevés associés à une grossesse, il est recommandé que ces femmes utilisent d'autres méthodes contraceptives à efficacité élevée. Les contraceptifs injectables aux progestatifs-seuls (DMPA et NET-EN) sont moins conseillés à cause d'éventuels effets négatifs sur le métabolisme lipidique qui pourrait agir sur la progression de la néphropathie, de la rétinopathie ou d'autres maladies vasculaires. Cependant, les pilules progestatives et les implants peuvent être utilisés en toute sécurité par les femmes diabétiques ainsi que par celles atteintes de maladies vasculaires.
Dispositifs intra-utérins
(DIU) --
Les DIU au cuivre , tels que le TCu-380
A, sont considérés sans danger pour les femmes diabétiques
avec ou sans maladies vasculaires. Tout comme pour les femmes
en bonne santé, les DIU sont déconseillés pour les femmes
diabétiques à risque de maladies sexuellement transmissibles
puisque l'insertion du DIU peut accroître le risque de
maladie inflammatoire pelvienne
(MIP).10Selon une étude, il n'est pas fondé
de s'inquiéter sur une éventuelle efficacité réduite du DIU
chez les femmes insulino-dépendantes. Dans l'étude portant
sur l'insertion des DIU au cuivre chez 103 femmes
insulino-dépendantes et 119 femmes sans diabète, les taux de
grossesse accidentelle étaient semblables et faibles dans les
deux groupes, avec seulement une grossesse dans chaque
groupe.11
La stérilisation --
La grossesse peut avoir des effets dévastateurs chez les femmes diabétiques déjà atteintes de maladies vasculaires, tout particulièrement lorsqu'il s'agit de néphropathie ou de rétinopathie qui peuvent progresser vers l'insuffisance rénale ou la cécité, respectivement. Des couples exposés à de telles situations devraient envisager comme méthode contraceptive une ligature des trompes ou une vasectomie. Toutefois, il est important qu'en optant pour une de ces méthodes l'homme et la femme prennent conscience de l'aspect permanent de l'opération. Il faut noter qu'une vasectomie ne devient efficace que plusieurs semaines, voire plusieurs mois, après l'opération.
La stérilisation peut être effectuée une fois que le diabète est contrôlé. Un soutien médical supplémentaire peut être nécessaire lors de la stérilisation de personnes diabétiques atteintes de complications vasculaires.
Les méthodes de planification familiale naturelles et de
barrière --
Ces méthodes doivent aussi faire partie des choix de
contraception pour les femmes diabétiques. Toutefois, les
taux élevés de grossesse accidentelle associés à ces méthodes
exposeraient certaines femmes à une grossesse à haut risque.
Ces méthodes ne sont sans doute pas la meilleure option pour
une femme atteinte d'une maladie vasculaire. Un counseling
bien conduit est important pour faire comprendre aux femmes
intéressées par de telles méthodes que leur efficacité dépend
d'une utilisation correcte et soutenue.
La drépanocytose
Le DMPA peut être une bonne méthode pour les femmes atteintes
de drépanocytose
Par le docteur David Grimes
Vice-président des affaires biomédicales de FHI
Les femmes et les hommes atteints de drépanocytose peuvent avoir une fertilité réduite, tout particulièrement les jeunes hommes.12Cependant, les personnes atteintes de drépanocytose peuvent tout de même concevoir et l'accès à la contraception peut être nécessaire.
Dans une enquête réalisée au Royaume-Uni, 64 pour cent des femmes atteintes de drépanocytose avait eu une grossesse accidentelle.13Toutefois, bien que les grossesses se déroulent souvent de manière normale, le risque de morbidité et de mortalité foetale ou maternelle, tel qu'un avortement spontané ou un retard de croissance intra-utérine, est plus important.14
Si la plupart des méthodes contraceptives sont appropriées pour les femmes atteintes de drépanocytose, des injections de l'acétate de médroxyprogestérone-dépôt (DMPA ou Dépo-Provera) peuvent être la méthode de premier choix. Le DMPA a non seulement l'avantage d'être hautement efficace et réversible, mais il protège également contre les douloureuses crises drépanocytaires(où les globules rouges bouchent les vaisseaux sanguins). Dans une étude réalisée à la Jamaïque comparant l'effet du DMPA et d'un placebo chez 23 femmes atteintes de drépanocytose, un nombre plus faible de crises a été constaté chez les femmes ayant reçu le DMPA.15
La drépanocytose se caractérise par une hypoxie (réduction de la quantité d'oxygène dans le sang) qui provoque une déformation des globules rouges, donnant lieu à leur forme caractéristique en faucille (falciformation). Des amas de ces globules rouges peuvent se retrouver bloqués dans les vaisseaux sanguins de petite taille. Si plusieurs vaisseaux sanguins se retrouvent ainsi bouchés, la vascularisation tissulaire est réduite, provoquant des crises douloureuses.
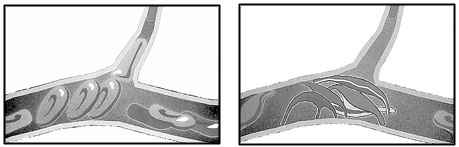
|
| Illustration fournie par le docteur Eugene Orringer du UNC Clinical Research Center, qui montre des cellules en forme de faucille (à droite) qui bouchent un vaisseau sanguin, contrairement aux globules rouges normaux (à gauche). |
L'utilisation de contraceptifs oraux combinés (CO) par des femmes atteintes de drépanocytose est un sujet depuis longtemps controversé. Il a souvent été montré que les CO augmentaient le risque, bien que faible, de thromboembolie (coagulation du sang) chez les femmes en général. Cependant, plusieurs études indiquent que son utilisation chez les femmes atteintes de drépanocytose est sans danger.
Aucune étude cas-témoins ni étude prospective de cohorte n'a été conduite pour examiner le lien entre les CO et la formation de caillots sanguins chez les femmes atteintes de drépanocytose.16Toutefois, dans une étude aux Etats-Unis, des chercheurs ont mis en évidence que les effets des CO sur les tests de viscosité et de coagulation sanguines réalisés auprès de cinq patients étaient négligeables. Dans une autre étude portant sur 26 femmes, dont le suivi allait de 3 mois à 9 ans, seulement une femme a montré une augmentation légère de la fréquence des crises après avoir commencé à prendre les CO.17Dans une étude semblable de la même institution aux Etats-Unis, parmi les 71 femmes ayant utilisé des CO pendant 10 ans, les résultats n'ont pas montré que les CO aggraveraient l'évolution de la maladie.18D'autres études d'observation confirment que les CO sont sans danger pour les femmes atteintes de drépanocytose.19
Les recommandations faites au sujet de l'utilisation de CO en cas de drépanocytose varient énormément. L'Organisation mondiale de la Santé (OMS) considère que les avantages pour la santé l'emportent sur les risques potentiels. Cependant, dans plusieurs pays d'Europe, la drépanocytose est une contre-indication à l'utilisation des CO.
Toutes les autres méthodes contraceptives sont appropriées du point de vue médical.
Les autres méthodes
hormonales --
Les connaissances sont limitées en ce qui concerne
l'utilisation de pilules progestatives ou de contraceptifs
injectables combinés en cas de drépanocytose. Pour ce qui est
du Norplant, une étude portant sur 25 femmes au Nigeria n'a
pas montré d'effets significatifs des implants sous-cutanés
contenant du lévonorgestrel sur le sang des femmes atteintes
de cette maladie.20Le fait que le Norplant
diffuse des quantités plus faibles de progestatifs dans le
sang que le DMPA pourrait expliquer pourquoi les avantages
associés au DMPA ne sont pas retrouvés avec le Norplant.
Les dispositifs intra-utérins (DIU) --
Une augmentation des saignements associée au dispositif T au cuivre est un facteur à prendre en compte en cas de l'anémie drépanocytaire. Toutefois l'OMS considère que, pour les femmes atteintes de drépanocytose, les avantages pour la santé procurés par les DIU au cuivre l'emportent sur les risques potentiels. L'OMS ne pose pas de restrictions sur l'utilisation des DIU qui libèrent des progestatifs. Ce dernier type de DIU réduit les saignements menstruels.
La stérilisation --
Pour les femmes et les hommes atteints de drépanocytose, les
risques chirurgicaux tels que des complications pulmonaires,
cardiaques ou neurologiques sont accrus. La stérilisation
féminine nécessitant une anesthésie générale, la vasectomie
est préférable, même en cas de drépanocytose chez l'homme,
car elle peut être réalisée sous anesthésie locale.
Les méthodes de barrière --
Les méthodes de barrière telles que le préservatif et le diaphragme sont des moyens de contraception acceptables. Cependant, des méthodes plus efficaces seraient préférables afin de réduire le risque d'une grossesse accidentelle et à haut risque. Une étude conduite au Ghana conclut que le simple fait de remplacer l'utilisation d'une méthode de barrière par un contraceptif plus efficace tel qu'un CO, le DMPA ou la stérilisation "réduirait de manière importante en Afrique subsaharienne le nombre de maladies et de morts associés à la grossesse chez les femmes atteintes de drépanocytose". Cette étude conduite par FHI et l'hôpital Korle-Bu à Accra a comparé le nombre de grossesses accidentelles par type de méthode contraceptive parmi des femmes atteintes de drépanocytose, maladie qui est plus fréquente en Afrique subsaharienne que dans d'autres parties du monde.21
les maux de tête
Les méthodes hormonales et les maux de tête
Par le docteur David Grimes
Vice-président des affaires biomédicales de FHI
Le mal de tête, ou céphalée, est l'une des affections médicales les plus courantes qui touchent les femmes en âge de procréer. Lorsqu'on explore les options en matière de contraception qui sont offertes aux femmes souffrant de maux de tête, il faut tenir compte de plusieurs considérations.
Il convient d'accorder une attention toute particulière à la prise de contraceptifs oraux (CO) combinés par les femmes qui souffrent de maux de tête violents et répétés accompagnés de symptômes neurologiques focaux (ce qui comprend certaines migraines), par opposition au mal de tête relevant de tension émotionnelle. Souvent associée au stress, cette deuxième forme de céphalée, d'ailleurs la plus courante, présente généralement un caractère sourd et constant. Les femmes qui ont des maux de tête relevant de tension émotionnelle peuvent recourir sans inquiétude aux méthodes contraceptives hormonales, CO y compris.
 Jusqu'à 15 pour cent des femmes se plaignent de
migraines,22dont il existe deux types. Dans
le premier type, les migraines avec aura, la crise est
précédée de troubles visuels, qui produisent des scotomes
scintillants(taches brillantes et mobiles), des lignes en
zigzag ou une diminution de l'acuité visuelle dans certains
champs. Elle peut aussi être accompagnée de vertiges ou d'une
sensation de faiblesse localisée à un seul côté du corps et
elle est généralement suivie de maux de tête pulsatiles, sur
un côté du crâne seulement. Le deuxième type de migraines,
sans aura, n'est pas associé à des symptômes neurologiques et
il a tendance à affecter les deux côtés de la tête. Mais dans
l'un et l'autre cas, les douleurs sont généralement
pulsatiles et associées à des nausées, des vomissements ou à
une perte de l'appétit.
Jusqu'à 15 pour cent des femmes se plaignent de
migraines,22dont il existe deux types. Dans
le premier type, les migraines avec aura, la crise est
précédée de troubles visuels, qui produisent des scotomes
scintillants(taches brillantes et mobiles), des lignes en
zigzag ou une diminution de l'acuité visuelle dans certains
champs. Elle peut aussi être accompagnée de vertiges ou d'une
sensation de faiblesse localisée à un seul côté du corps et
elle est généralement suivie de maux de tête pulsatiles, sur
un côté du crâne seulement. Le deuxième type de migraines,
sans aura, n'est pas associé à des symptômes neurologiques et
il a tendance à affecter les deux côtés de la tête. Mais dans
l'un et l'autre cas, les douleurs sont généralement
pulsatiles et associées à des nausées, des vomissements ou à
une perte de l'appétit.
L'hypothèse a été avancée selon laquelle les femmes souffrant de migraines pourraient courir un risque accru d'accident vasculaire cérébral (AVC) lorsqu'elles sont sous contraception orale, mais aucune donnée solide ne la confirme. Une étude cas-témoins effectuée auprès de 568 jeunes femmes du Royaume-Uni hospitalisées pour cause d'AVC n'a pas établi de lien entre les migraines et les accidents vasculaires cérébraux chez les utilisatrices de pilules fortement dosées.23L'International Headache Society, organisation qui réunit un parterre de neurologues, souscrit à l'observation selon laquelle les femmes qui souffrent de migraines et qui prennent la pilule ne courent pas un risque accru d'AVC.24
Une étude cas-témoins effectuée récemment a établi un lien important entre la migraine et les accidents vasculaires cérébraux dus à une thromboembolie cérébrale, le risque de ce type d'AVC étant trois fois plus élevé chez les femmes sujettes aux migraines que chez celles qui ne le sont pas. Toutefois, la prise de CO n'était pas associée à une aggravation du risque.25
Il n'y a pas de contre-indication à la prise de CO par les femmes qui souffrent de migraines sans aura. L'Organisation mondiale de la Santé (OMS) recommande que les femmes ayant des migraines avec aura s'abstiennent d'utiliser des CO, mais rien de concluant ne vient étayer cette ligne directrice.
On est même en droit de se demander si les CO aggravent les maux de tête. Certaines données donnent à penser que les CO accroissent la violence et la fréquence des migraines ; cependant, jusqu'au tiers des femmes sujettes à cette affection spécifique citent une amélioration de leur état lorsqu'elles prennent ces pilules.26Chez environ 60 pour cent des femmes sujettes aux migraines, les crises se déclenchent à l'approche des règles ou pendant les menstruations, et il y a des femmes qui trouvent un certain soulagement à retarder leurs règles en prenant des CO. On a constaté que le fait de prendre des pilules actives pendant six à douze semaines sans interruption, au lieu des trois semaines habituelles, fait du bien aux femmes qui ont des problèmes, migraines notamment, liés au cycle menstruel.27
Les femmes sous contraception orale qui commencent à avoir des maux de tête, ou dont les maux de tête s'aggravent ou deviennent plus fréquents, devraient arrêter de prendre la pilule pendant un certain temps pour voir si leur état s'améliore. Si les maux de tête sont violents et persistants, ou s'ils correspondent à un type différent de céphalée, il convient d'examiner la femme sans tarder pour écarter les troubles neurologiques.
Lorsqu'on recommande aux femmes sujettes aux migraines d'utiliser d'autres méthodes contraceptives, il convient de tenir compte des considérations suivantes:
Contraceptifs injectables
combinés --
Les lignes directrices de l'OMS relatives à l'utilisation de
ces contraceptifs, Cyclofem ou Mesigyna par exemple, ne sont
pas différentes de celles qui concernent les CO combinés.
Leur emploi n'est pas contre-indiqué chez les femmes qui
souffrent de migraines, à condition que celles-ci ne soient
pas accompagnées d'aura; dans le cas contraire, leur
utilisation n'est pas recommandée.
Les méthodes progestatives à longue durée
d'action --
L'emploi d'acétate de médroxyprogestérone-dépôt (DMPA),
d'énanthate de noréthistérone (NET-EN) ou d'implants
sous-cutanés à base de lévonorgestrel (Norplant) pourrait
accroître la fréquence des maux de tête
violents.28C'est une considération
importante, puisque l'abandon de ces méthodes, éventuellement
nécessaire en cas de problème, ne se fait pas facilement.
Les dispositifs intra-utérins
(DIU) --
Le port du DIU au cuivre et en forme de T n'est assorti
d'aucune restriction. On se demande si les DIU qui libèrent
du lévonorgestrel (DIU-LNg) n'auraient pas pour effet
d'accroître les maux de tête, mais cette crainte n'est pas
suffisamment motivée pour justifier que l'on restreigne
l'utilisation de cette méthode en raison de cette
considération: il n'y a donc pas de restriction.
La stérilisation --
Aucune association n'a été établie entre les maux de tête et
des risques chirurgicaux accrus lors de stérilisation tubaire
ou de vasectomie.
L'épilespie
Les anticonvulsivants peuvent réduire l'efficacité des contraceptifs
La grossesse peut présenter des dangers pour les femmes atteintes d'épilepsie. Parmi les complications des crises imputables au non traitement de l'épilepsie pendant la grossesse figurent les accidents maternels et foetaux ainsi que la détresse néonatale. La prise des médicaments anticonvulsivants utilisés dans le traitement de l'épilepsie, tel l'acide valproïque ou la phénytoïne, a été associée à l'élévation du taux de malformations congénitales chez les enfants nés de mères épileptiques.
Etant donné ces risques, il est particulièrement important que la contraception soit efficace. Les dispositifs intra-utérins (DIU) au cuivre constituent une bonne option pour les épileptiques, tout comme la stérilisation volontaire. Les méthodes de barrière peuvent également être un bon choix pour les femmes qui peuvent les utiliser systématiquement et correctement.
En revanche, la plupart des méthodes hormonales sont problématiques pour les femmes atteintes d'épilepsie.
Les contraceptifs oraux (CO) combinés --
Les CO ne semblent pas affecter la fréquence
ou la sévérité29des crises. Toutefois,
certains médicaments anticonvulsivants, par exemple le
phénobarbital, la phénytoïne, la carbamazépine et le
paraméthadione, peuvent accélérer le métabolisme du
progestatif ou de l'oestrogène contenus dans les CO
combinés.30D'où un risque de réduction de
l'efficacité contraceptive, ce qui peut déboucher sur une
grossesse et exposer le foetus aux effets potentiellement
tératogènes des anticonvulsivants.
Pour ces raisons, la prise de CO contenant moins de 35 mg d'éthinyloestradiol est moins désirable. La femme devrait envisager de prendre une pilule à plus forte concentration en cas de spotting qui persiste pendant plus de trois mois. Et comme l'oestrogène peut modifier le métabolisme des anticonvulsivants, il convient de surveiller le taux sanguin de ces médicaments chez la femme sous contraception orale.31
Les méthodes
progestatives --
Il a été démontré que les anticonvulsivants accéléraient le
métabolisme du lévonorgestrel, ce qui réduit l'efficacité de
la contraception.32Dès lors, les implants
Norplant ne sont pas conseillés pour les femmes qui prennent
ces médicaments. En revanche, en raison du taux élevé de
progestatif qu'il contient, le contraceptif injectable DMPA,
ou l'acétate de médroxyprogestérone-dépôt, est une méthode
non seulement efficace pour les femmes sous
anticonvulsivants, mais aussi propre à réduire la fréquence
des crises, comme cela a été démontré.33Le
DIU qui libère du lévonorgestrel est une autre méthode
excellente de contraception pour les femmes atteintes
d'épilepsie.
-- Kim Best
Notes
- World Health Organization.The World Health Report 1998. Life in the 21st Century. A Vision for All. (Geneva: World Health Organization, 1998)45-58.
- Cardiovascular disease and steroid hormone contraceptives.Progr Human Reprod Res1998;(46):1-12.
- Sullivan JM, Lobo RA. Considerations for contraception in women with cardiovascular disorders.Am J Obstet Gynecol1993;168 (6):2006-11.
- Beral V, Hermon C, Kay C, et al. Mortality associated with oral contraceptive use: 25 year follow up of cohort of 46,000 women from Royal College of General Practitioners' oral contraception study.BMJ1999;318(7176): 96-100.
- Cardiovascular disease and use of oral and injectable progestogen-only contraceptives and combined injectable contraceptives, results of an international, multicenter, case-control study, World Health Organization collaborative study of cardiovascular disease and steroid hormone contraception.Contraception1998;57(5):315-24.
- Sibai BM, Anderson GD. Pregnancy outcome of intensive therapy of severe hypertension in first trimester.Obstet Gynecol1986;67(4):517-22.
- Sullivan.
- The 1993 report of the Joint National Committee on detection, evaluation, and treatment of high blood pressure.Arch Intern Med1993;153(2):154-83.
- World Health Organization Ad Hoc Diabetes Reporting Group. Diabetes and impaired glucose tolerance in women aged 20-39 years.World Health Stat Q1992;45(4):321-27.
- Skouby SO, Mølsted-Pedersen L, Kosonen A. Consequences of intrauterine contraception in diabetic women.Fertil Steril1984;42(4): 568-72; Kjos SL, Ballagh SA, La Cour M, et al. The Copper T 380A intrauterine device in women with type II diabetes mellitus.Obstet Gynecol1994;84(6): 1006-9; Petersen KR, Skouby SO, Jespersen J. Contraception guidance in women with pre-existing disturbances in carbohydrate metabolism.Eur J Contracept Reprod Health Care1996;1(1):53-59.
- Petersen.
- Osegbe DN, Akinyanju O, Amaku EO. Fertility in males with sickle cell disease.Lancet1981;2(8241):275-76; Modebe O, Ezeh UO. Effect of age on testicular function in adult males with sickle cell anemia.Fertil Steril1995;63(4):907-12; Agbaraji VO, Scott RB, Leto S, et al. Fertility studies in sickle cell disease: semen analysis in adult male patients.Int J Fertil1988;33(5):347-52.
- Howard RJ, Lillis C, Tuck SM. Contraceptives, counseling, and pregnancy in women with sickle cell disease.BMJ1993;306(6894):1735-37.
- Tuck SM, Studd JWW. Pregnancy in sickle cell disease in the UK.Br J Obstet Gynaecol1983;90(2):112-17.
- De Ceulaer K, Gruber C, Hayes R, et al. Medroxyprogesterone acetate and homozygous sickle cell disease.Lancet1982;2(8292):229-31.
- Goldzieher JW, Zamah NM. Oral contraceptive side effects: where's the beef?Contraception1995;52(6):327-35.
- Lutcher CL, Harris P, Henderson PA, et al. A lack of morbidity from oral contraception in women with sickle cell anemia.Clin Res1981;29:863A.
- Lutcher CL, Milner PF. Contraceptive-induced vascular occlusive events in sickle cell disorders fact or fiction?Clin Res1986;34:217A.
- Blumenstein BA, Douglas MB, Hall WD. Blood pressure changes and oral contraceptive use: a study of 2676 black women in the Southeastern United States.Am J Epidemiol1980;112(4):539-52.
- Ladipo OA, Falusi AG, Feldblum PJ, et al. Norplant use by women with sickle cell disease.Int J Gynecol Obstet1993;41(1):85-87.
- 21. Klufio CA, Reid SE, Bruce-Tagoe AA, et al. Contraceptive use among women with sickle cell diseases, Accra, Ghana.Br J Fam Plann1985;10(4):113-17.
- Sillanpaa M. Changes in the prevalence of migraine and other headaches during the first seven school years.Headache1983;23(1):15-19.
- Vessey MP, McPherson K, Yeates D. Oral contraceptives and stroke in young women: associated risk factors.JAMA1975;75:718.
- International Headache Society. Classification and diagnostic criteria for headache disorders, cranial neuralgias and facial pain.Cephalalgia1988;8(suppl 7):1-96.
- Lidegaard O. Oral contraceptives, pregnancy and the risk of cerebral thromboembolism: the influence of diabetes, hypertension, migraine and previous thrombotic disease.Br J Obstet Gynaecol1995;102(2):153-59.
- Mattson RH, Rebar RW. Contraceptive methods for women with neurologic disorders.Am J Obstet Gynecol1993;168(6, Part 2):2027-32.
- Sulak PJ, Cressman BE, Waldrop E, et al. Extending the duration of active oral contraceptive pills to manage hormone withdrawal symptoms.Obstet Gynecol1997;89(2):179-83.
- Organisation mondiale de la santé.Pour un accès meilleur à des soins de qualité en matière de planification familiale : Critères de recevabilité médicale pour l'adoption et l'utilisation continue de méthodes contraceptives. (Genève : Organisation mondiale de la santé, 1996)63.
- Mattson RH, Rebar RW. Contraceptive methods for women with neurologic disorders.AmJObstet Gynecol1993;168(6):2030.
- Mattson RH, Cramer JA, Darney PD, et al. Use of oral contraceptives in women with epilepsy.JAMA1986;256(2):238-40.
- Neinstein L. Contraception in women with special medical needs.Comp Ther1998;24(5):238.
- Odlind V, Olsson SE. Enhanced metabolism of levonorgestrel during phenytoin treatment in a woman with Norplant implants.Contraception1986;33(3):257-61; Neinstein.
- Mattson RH, Cramer JA, Caldwell BV, et al. Treatment of
seizures with medroxy-progesterone acetate: preliminary
report.Neurology1984;34(9):1255-58.
Network, Hiver 1999, Volume 19, Numéro 2.

© Copyright 1999, Family Health International (FHI)
#COVID-19 : le point de situation épidémiologique sur le coronavirus SARS-CoV-2
Descripteur MESH : Contraception , Diabète , Drépanocytose , Hypertension artérielle , Tête

