Chirurgie : un acte sur deux réalisé en ambulatoire selon l'AFC
Un objectif ambitieux : atteindre 66,2% des actes en 2020
Le taux national moyen de chirurgie ambulatoire est de de 46 %, soit près d’un acte sur deux pour 2016. Le nouvel objectif retenu par le ministère est de 66,2 % en 2020. Les structures pour répondre à cet objectif ne sont pas encore en place : en effet, selon l’enquête[1] menée en octobre 2016 par l’AFC, seules 31,6% des équipes disposent d’une Unité de Chirurgie Ambulatoire (UCA) depuis moins de 5 ans et 10% de moins de 2 ans, et 63% d’entre elles, possèdent dans cette unité, moins de 15 places. « Ce nouvel objectif nécessitera une dynamique d’augmentation encore plus importante que par le passé, de l’ordre de 3,3 points/an entre 2016 et 2020. Il sera difficilement atteignable en l’absence de mesures fortes d’accompagnement, au niveau des pouvoirs publics et/ou des établissements de santé », indique le rapport.
Le programme de travail commun pluriannuel ANAP/HAS a mis en place l’IPCA, un indicateur composite mesurant la performance d’un établissement de santé sur la chirurgie ambulatoire, prenant en compte le volume des pratiques (50%), le case-mix (éventail des cas traités ambulatoires) (30%) et l’innovation ambulatoire (20%). Le seul taux de chirurgie ambulatoire n’est pas pertinent à lui tout seul pour mesurer la performance ambulatoire et procéder au classement des établissements. En effet, avec cette simple analyse, au sein de l’AP-HP, 48 points séparent le site géographique où la chirurgie ambulatoire s’est le plus développée (Jean Verdier (92) avec 61 %) du site observant le plus de retard (Beaujon (92) avec13 %), sans jamais prendre en compte le type d’activité pratiquée par ces structures.
Des disparités entre les pratiques
Aujourd’hui, 5 points séparent les régions avec les plus faibles, Grand Est et Bourgogne Franche Comté (taux de 48 %), des régions les plus élevées, Pays de la Loire et PACA (taux de 53 %), une disparité qui a fortement diminué depuis 20 ans. En revanche, le différentiel entre le secteur public et le secteur privé reste important avec18,6 points d’écart. Le secteur privé a développé massivement la chirurgie ambulatoire dans les années 1990 et conserve son avance avec un taux de chirurgie ambulatoire de 59 vs 40,4 % pour le public. Sur la chirurgie ambulatoire, le secteur privé conserve des parts de marché majoritaires dans toutes les régions, de 53 % de parts de marché dans la région Grand Est jusqu’à 70 à 80 % dans 4 régions (Pays de la Loire, Occitanie, PACA et Corse). Dans ces dernières régions, on peut considérer qu’il est en situation de quasi-monopole.
Ce sont dans les régions rurales que les progressions des actes de chirurgie ambulatoire ont été les plus importantes : «cette évolution confirme finalement le poids relativement faible des facteurs environnementaux dans les conditions d’éligibilité des patients. Les distances plus grandes et la moindre disponibilité d’un accompagnant dans les régions rurales ne sont finalement plus considérées comme un vrai frein au développement de la chirurgie ambulatoire. C’est bien le triptyque acte/patient/structure et non le seul patient qui créé les conditions d’éligibilité à la chirurgie ambulatoire.
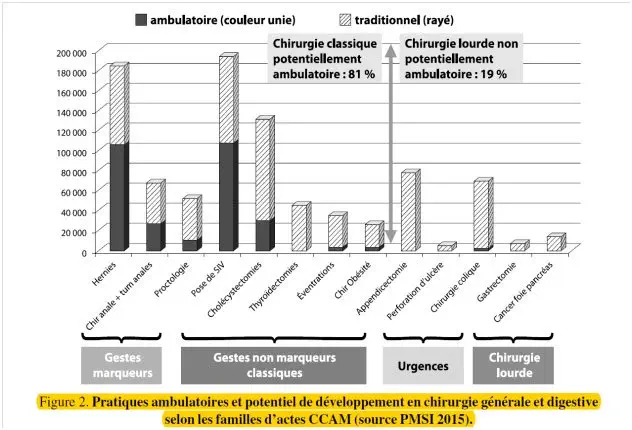
Une disparité dans les spécialités chirurgicales, souvent issue du choix « des gestes marqueurs » pour noter les évolutions
Cette évolution différenciée dans le temps entre les spécialités chirurgicales peut être appréciée au regard de l’évolution des 18 gestes marqueurs (construits en 2001 par la Caisse nationale d’assurance maladie des travailleurs salariés et l’Association française de chirurgie ambulatoire pour déterminer le développement de la chirurgie ambulatoire en France et suivre son évolution). Aujourd’hui, seuls quatre gestes marqueurs ont encore un taux de chirurgie ambulatoire inférieur à 50 % (chirurgie du sein, chirurgie ORL, chirurgie anale hors tumeur, coelioscopie gynécologique). À l’opposé, six gestes marqueurs observent un taux de plus de 80 % (phimosis, canal carpien, extractions dentaires multiples, cataracte, Dupuytren et varices).
Concernant la chirurgie digestive, les pratiques sont également disparates et vont de 58% pour les hernies ambulatoires à 3% pour la chirurgie colique (chirurgie lourde) ou l’appendicectomie avec 1% (urgence). Toutes les chirurgies ne sont pas éligibles, notamment, la chirurgie lourde ou celle d’urgence, mais globalement, 81 % en volume des actes de chirurgie générale et digestive relèvent d’une chirurgie classique, éligibles à l’ambulatoire. Le potentiel du développement ambulatoire est important car aujourd’hui seuls 32% des actes sont réalisés en ambulatoire.
Faire progresser l’ambulatoire
Parmi les principaux freins à l’ambulatoire, viennent en tête la mauvaise gestion de la douleur, responsable d’un tiers des causes de ré hospitalisations secondaires ou encore les vomissements. L’information et l’éducation des patients sont des éléments clefs de la prise en charge de la douleur. La réflexion sur le parcours patient est amenée à se développer : cette éducation du patient doit débuter dès la consultation de chirurgie qui présente l’évolution prévisible postopératoire. Les moyens non médicamenteux doivent être rappelés, comme les consignes de mobilité, les positions antalgiques ou l’application de froid. Le choix des cures, pathologies ou marqueurs doit être plus adapté à la gestion ambulatoire pour certaines spécialités comme la chirurgie digestive
Enfin, l’intervention des nouvelles technologies qui construisent une nouvelle médecine connectée, permet les téléconsultations et les gestions à distance des effets post opératoires, sont autant d’éléments qui faciliteront une pratique ambulatoire intelligente et efficace.
Le 119ème Congrès Français de Chirurgie organisé par l'Association Française de Chirurgie se tiendra au Palais des Congrès du 27 au 29 Septembre 2017. Il s’agit du rendez-vous incontournable de la discipline, où chaque année près de 2000 chirurgiens se retrouvent pour des échanges concernant l'actualité scientifique et technique de la chirurgie viscérale, digestive et oncologique. Les grands thèmes abordés: chirurgie oeso-gastrique, hépato-bilio pancréatique, colo-rectale, endocrinienne, pariétale et bariatrique. Plus d’infos : www.congres-afc.fr et http://afc.chirurgie-viscerale.org/
[1] Dans le cadre de ce rapport, deux enquêtes ont été menées : l’une qualitative, pour évaluer par les réponses à 59 questions la prise en charge des patients en ambulatoire, l’autre quantitative par l’analyse des patients pris en charge en ambulatoire du 1er au 31 octobre 2016. Concernant, l’enquête qualitative, 60 équipes ont répondu ; il s’agissait de 28 centres hospitaliers généraux, 17 centres hospitalo-universitaires, 12 établissements privés, 3 établissements privés non lucratifs
Le rapport a été réalisé en 2016-2017 par un collectif de médecin
Aline Albi-Feldzer : Service d’anesthésie, Hôpital René-Huguenin, Institut Curie, Paris
Antonio d’Alessandro : Service de chirurgie digestive, Centre hospitalier intercommunal de Poissy-
Saint-Germain-en-Laye, Poissy
Sandrine Barbois : Service de chirurgie digestive et de l’urgence, CHU Grenoble Alpes, Grenoble
Marie-Line Barussaud : Service de chirurgie digestive, Centre hospitalier universitaire de Poitiers,
Poitiers
Guy Bazin : Président fondateur de l’Association française de chirurgie ambulatoire
Marc Beaussier : Département d’anesthésie, Institut mutualiste Montsouris, Paris
Sébastien Bloc : Hôpital privé Gallien, Quincy, Sénart
Gilles Bontemps : 49 rue de Naples, Paris
Michèle Brami : FHP MCO, Paris
Laurent Brunaud : Service de chirurgie digestive, hépatobiliaire, endocrinienne et cancérologique, Unité
multidisciplinaire de chirurgie de l’obésité, Unité INSERM U954, Université de Lorraine, CHU
Nancy, Hôpital Brabois, Nancy
Philippe Chasserant : Service de chirurgie viscérale, Hôpital privé de l’Estuaire, Le Havre
Nathalie Chereau : Service de chirurgie générale, viscérale et endocrinienne, CHU Pitié-Salpêtrière,
Paris
Vincent Compère : Département d’anesthésie-réanimation, CHU Rouen, Rouen
Jean-Pierre Cossa : Service de chirurgie viscérale et digestive, CMC Bizet, Paris
Laurent Delaunay : Département d’anesthésie, Clinique générale, Annecy
Yannick Deswysen : Service de chirurgie digestive et générale, Hôpital Huriez, CHRU, Lille
François Dravet : Service de chirurgie ontologique, ICO Nantes – René Gauducheau, Saint-Herblain
Nicolas Dufeu : Service d’anesthésie-réanimation, Hôpital Nord, AP-HM
Jean-Luc Faucheron : Service de chirurgie digestive et de l’urgence, CHU Grenoble Alpes, Grenoble
Michel Fiani : Département d’anesthésie-réanimation – Bloc chirurgie ambulatoire, Centre hospitalier
de Château-Thierry, Château-Thierry
Martin Gaillard : Service de chirurgie générale et digestive, Hôpital Antoine-Béclère, APHP, Clamart
Benoit Gignoux : Service de chirurgie générale, viscérale et endocrinienne, Clinique de la Sauvegarde,
avenue Ben-Gourion, Lyon
Jean-François Gillion : Chirurgie viscérale et digestive, Hôpital privé d’Antony, Antony
Thevy Hor : Service de chirurgie générale et digestive, Hôpital Saint-Antoine, Paris
Hubert Johanet : Clinique Turin, Paris
Thomas Lanz : Service d’anesthésie, Clinique de la sauvegarde, Lyon
Didier Legeais : Service de chirurgie urologique et de transplantation rénale, CHU de Grenoble, Grenoble
Christophe Mariette : Service de chirurgie digestive et générale, Hôpital Huriez, CHRU, Lille
Muriel Mathonnet : Service de chirurgie digestive et endocrinienne, CHU de Limoges, Limoges
Fabrice Menegaux : Service de chirurgie générale, viscérale et endocrinienne, CHU Pitié-Salpêtrière,
Paris
Claire Nomine-Criqui : Service de chirurgie digestive, hépatobiliaire, endocrinienne et cancérologique, Unité multidisciplinaire de chirurgie de l’obésité, Unité INSERM U954, Université de Lorraine,CHU Nancy, Hôpital Brabois, Nancy
Guillaume Piessen : Service de chirurgie digestive et générale, Hôpital Huriez, CHRU, Lille
Lionel Rebibo : Service de chirurgie digestive, Centre hospitalo-universitaire d’Amiens, Amiens
Fabian Reche : Service de chirurgie digestive et de l’urgence, CHU Grenoble Alpes, Grenoble
Jean-Marc Regimbeau : Service de chirurgie digestive, EA4294, Université de Picardie Jules-Verne,
Centre de recherche clinique, Centre hospitalo-universitaire d’Amiens, Amiens
Pierre-Yves Sage : Service de chirurgie digestive et de l’urgence, CHU Grenoble Alpes, Grenoble
Didier Sciard : Département d’anesthésie-réanimation. Unité de chirurgie ambulatoire, Hôpital Saint-Antoine, Paris
Didier Sirieix : Groupe des anesthésistes réanimateurs (GARHPA), Hôpital privé d’Antony, Antony
Adrien Theissen : Service d’anesthésie, Hôpital Princesse Grace, Monaco
Jean-Pierre Triboulet : Service de chirurgie digestive et générale, Hôpital Huriez, CHRU, Lille
Hadrien Tranchart : Service de chirurgie générale et digestive, Hôpital Antoine-Béclère, APHP, Clamart
Bertrand Trilling : Service de chirurgie digestive et de l’urgence, CHU Grenoble Alpes, Grenoble
Beatrice Vinson-Bonnet : Service de chirurgie digestive, Centre hospitalier intercommunal de Poissy-
Saint Germain-en-Laye, Poissy
Corinne Vons : Service de chirurgie générale et digestive, Hôpitaux universitaires de la Seine-Saint-Denis, Hôpital Avicenne, Bobigny
Descripteur MESH : France , Paris , Chirurgie générale , Gestes , Patients , Réanimation , Secteur privé , Douleur , Spécialités chirurgicales , Varices , Colique , Travail , Transplantation rénale , Transplantation , Tête , Temps , Secteur public , Santé , Recherche , Phimosis , Cataracte , Médecine , Maladie , Hôpitaux universitaires , Hôpitaux , Gestion de la douleur , Classement , Éléments , Éducation

