Fraude à l’Assurance Maladie : le record de 723 M€ et le flou qui nourrit l’amalgame

À retenir (lecture rapide)
• Le record de 723 M€ constitue un résultat chiffré incontestable ; c’est le flou sémantique qui l’entoure qui pose problème.[1][2]
• La catégorie « professionnels de santé libéraux » amalgame des statuts juridiques et des responsabilités économiques très disparates.[1][2]
• Les visuels de la communication officielle entretiennent le brouillage entre professions de santé, structures de soins et prestataires techniques.[1]
• Les documents publiés permettent de contester la taxonomie retenue, mais ne permettent pas d’isoler précisément la part imputable aux seuls libéraux.[1][2]
• Plus les dossiers sont lourds et organisés, plus la qualification exacte des acteurs devient décisive pour éviter une suspicion généralisée envers les soignants.[2][7][12]
Un record incontestable, une lecture publique plus fragile
Le document publié par l’Assurance Maladie le 16 avril 2026 fait état de 723 M€ de fraudes détectés et stoppés en 2025, soit 15 % de plus qu’en 2024, pour un résultat supérieur à l’objectif annuel fixé à 550 M€. Le dossier de presse précise aussi que 286,2 M€ ont été évités avant paiement, ce qui confirme la montée en puissance des contrôles préventifs, de la sécurisation des flux et des dispositifs de détection en amont.[1][2]
La première précaution de lecture ne porte donc pas sur la réalité du record, mais sur son interprétation. Dans Le Parisien, Marc Scholler indique que la CNAM ne détecterait qu’« environ un tiers des fraudes », pour un montant total estimé à « un peu plus de 2 milliards d’euros ». Cette indication donne un ordre de grandeur, mais elle ne repose pas, à ce stade, sur une méthodologie publique détaillée. Elle doit être traitée comme une estimation institutionnelle, non comme un équivalent du montant officiellement détecté.[3]
Une deuxième mise en perspective permet d’éviter l’effet de loupe. L’Objectif national de dépenses d’assurance maladie (ONDAM) 2025 a été fixé à 265,9 Md€. Les 723 M€ détectés et stoppés représentent donc environ 0,27 % de cette enveloppe. La proportion est faible ; la somme, elle, reste massive en valeur absolue et en portée symbolique. C’est précisément pourquoi la désignation des acteurs visés ne peut pas se permettre l’approximation.[4]
Le cœur du problème tient à la stabilité des catégories
La formule utilisée sur la page Ameli est devenue le point de départ de la plupart des reprises médiatiques. On y lit que les fraudes commises par des « professionnels de santé libéraux (dont les centres de santé) » concentrent 73,5 % des montants pour 28 % des cas. Présentée ainsi, la phrase suggère spontanément au lecteur que le poids principal de la fraude reposerait sur les praticiens libéraux au sens le plus courant du terme.[1]
Or les documents publics sont moins homogènes qu’il n’y paraît. Le dossier de presse détaillé distingue, lui, les assurés, les professionnels de santé libéraux, les établissements et les employeurs. La page Ameli, de son côté, articule cette catégorie avec des visuels et des sous-ensembles qui ne recouvrent pas exactement la même grille. Le problème n’est donc pas que les chiffres se contredisent. Il est que les niveaux de qualification se déplacent d’un support à l’autre sans être stabilisés.[1][2]
Le bon reproche n’est pas de dire que la CNAM accuserait les libéraux en bloc. Le bon reproche est plus précis : la communication publique agrège des acteurs hétérogènes sous un intitulé fortement personnalisant, ce qui favorise ensuite une lecture accusatoire plus large que la taxonomie réellement exposée.
Les visuels Ameli montrent le biais autant qu’ils l’illustrent
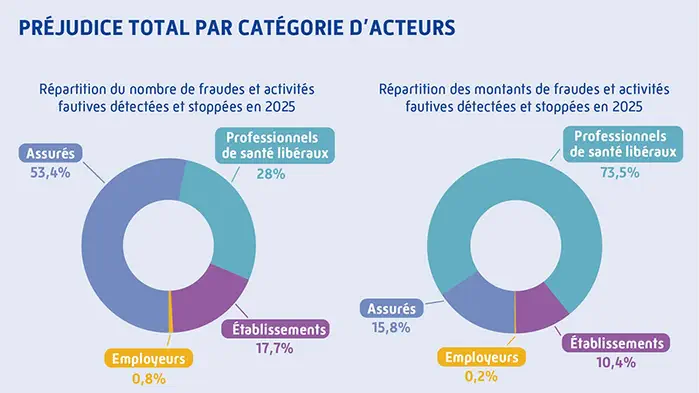
Les deux graphiques mis en avant sur la page Ameli renforcent cette difficulté. Le premier, intitulé « Préjudice total par catégorie d’acteurs », oppose le nombre de fraudes et activités fautives aux montants. Il montre que les assurés représentent 53,4 % des cas mais 15,8 % des montants, tandis que les « professionnels de santé libéraux » pèsent 28 % des cas et 73,5 % des montants. Graphiquement, le message est redoutablement efficace. Narrativement, il pousse à conclure plus vite que les documents ne le permettent : les libéraux feraient « les trois quarts » de la fraude.[1]
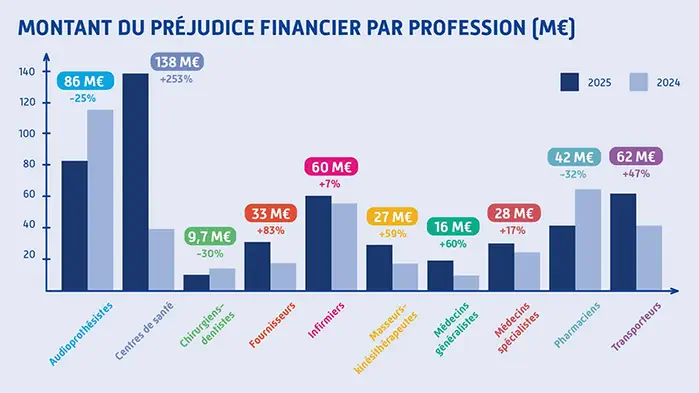
Le second visuel est encore plus révélateur. Intitulé « Montant du préjudice financier par profession », il aligne dans une même série des audioprothésistes, des infirmiers ou des médecins, mais aussi des centres de santé, des transporteurs et des fournisseurs. Le terme « profession » donne une unité de nature à des réalités qui ne relèvent pas du même registre. Un centre de santé n’est pas une profession. Un transporteur n’est pas un soignant. Un fournisseur n’occupe pas la même place juridique qu’un praticien réglementé. Ici, le biais n’est plus seulement dans la reprise médiatique ; il est déjà dans l’intitulé du visuel lui-même.[1]
Cette remarque change la lecture du dossier. Les images ne prouvent pas que la CNAM ment. Elles montrent que sa communication mobilise des catégories trop extensives, parfois instables, puis les personnalise sous des intitulés qui invitent à une lecture morale plus large que ce que les documents permettent de démontrer.
Quand le brouillage sort du document officiel et gagne l’espace public
Le flou ne reste pas cantonné à la page Ameli ou au dossier de presse. Il se prolonge dans les reprises médiatiques, où l’agrégat initial est souvent reformulé sous une forme plus directe encore. Sur TF1 Info, un intertitre affirme que les « professionnels de santé libéraux » seraient responsables des trois quarts du montant des fraudes, avant de réintroduire plus bas des nuances sur les centres de santé et des acteurs « qui ne sont pas issus du monde de la santé ».[8]
Sur Acuité, le titre place « les professionnels de santé en cause », puis le texte mêle dans le même mouvement centres, pharmaciens, infirmiers libéraux et transporteurs sanitaires.[9] Au Quotidien du Médecin, le titre visible associe, lui, « centres de santé “fictifs” » et « médecins “complices” », ce qui donne d’emblée au sujet une portée pénale beaucoup plus large que la hiérarchie réelle des dossiers mis en avant.[10]
Le problème n’est pas que ces médias inventeraient le sujet. Ils prolongent une ambiguïté déjà présente dans le libellé initial. Mais à mesure que le message passe du document technique au titre, puis du titre au commentaire, les catégories se simplifient. Et lorsque cette lecture est reprise, résumée ou durcie sur les réseaux sociaux, elle tend à rabattre sur « les soignants » dans leur ensemble des dossiers qui concernent en réalité des statuts, des structures et des responsabilités très différents.
Des centres de santé aux transports, des acteurs qui n’ont ni le même statut ni la même responsabilité
Le cas des centres de santé concentre l’essentiel des enjeux. La CNAM chiffre à 138 M€ les fraudes détectées et stoppées dans ce secteur en 2025, soit de très loin la progression la plus spectaculaire parmi les postes mis en avant. Le montant impose une vigilance maximale. Mais il appelle aussi une qualification rigoureuse des acteurs concernés.[1][2]
Le code de la santé publique prévoit que les centres de santé sont créés et gérés par des organismes à but non lucratif, des collectivités territoriales, des établissements publics de santé ou des personnes morales gestionnaires d’établissements privés de santé. Les professionnels qui y exercent sont salariés. En d’autres termes, un centre de santé n’est pas un cabinet libéral individuel et ne relève pas, par principe, de l’exercice libéral ordinaire.[5][6]
Ce cadre juridique éclaire les dossiers récents. Le dossier de presse de la CNAM évoque des centres rachetés par des individus afin de facturer massivement, en quelques mois, des actes non réalisés. Le communiqué du Tribunal judiciaire de Paris du 26 mars 2026 décrit, dans une affaire estimée à 58 M€, des reprises par de nouveaux exploitants, des changements de coordonnées bancaires, des manipulations de logiciels et des prête-noms. La Fédération nationale des centres de santé (FNCS) alertait déjà, en avril 2024, contre des structures imposant des « modes de gestion à finalité économique » étrangers à la vocation sanitaire du modèle.[2][7][12]
La conclusion à tirer n’est pas corporatiste. Elle est analytique. Quand la plus forte hausse concerne des centres de santé instrumentalisés par des gestionnaires, des exploitants ou des réseaux, il devient trompeur de laisser entendre que le récit viserait d’abord le praticien libéral de ville dans son exercice ordinaire.
Dans certains cas, des centres de santé déconventionnés après des facturations d’actes fictifs relèvent d’abord d’un pilotage administratif et financier dévoyé, davantage que d’une dérive généralisée des soignants exerçant en leur nom propre.[13]
Le même problème se retrouve dans les autres postes importants du graphique « par profession ». Les transporteurs représentent 62 M€ en 2025 selon le visuel Ameli, et plus de 61 M€ ou plus de 62 M€ selon les supports officiels. Or les taxis conventionnés et les entreprises de transport sanitaire ne sont pas des professionnels de santé libéraux au sens strict. L’Assurance Maladie recensait fin 2024 39 112 taxis conventionnés répartis dans près de 28 000 entreprises, ainsi que 5 146 entreprises de transport sanitaire.[1][2][11]
Plus le vocabulaire se généralise, plus le diagnostic perd en précision. Entre un médecin généraliste, une infirmière libérale, un centre de santé dentaire géré par une personne morale et une société de transport conventionnée, le rapport au soin, à la décision médicale et à la responsabilité conventionnelle n’est pas du même ordre.
Quand les qualifications se mélangent autant que les acteurs
Le brouillage ne porte pas seulement sur les acteurs visés ; il porte aussi sur la nature des faits agrégés. Entre fraude pénale, activité fautive, irrégularité documentaire et anomalie technique de facturation, l’écart n’est pas sémantique : il est juridique, conventionnel et politique. Or la communication publique tend à faire tenir ces registres dans un même récit, au risque de lisser des situations qui n’ont ni la même gravité, ni le même régime de preuve, ni les mêmes conséquences pour les professionnels concernés.[1][2]
Cette exigence de précision vaut tout particulièrement pour les médecins et les infirmiers. Les visuels Ameli attribuent des montants à ces professions, mais les documents publics ne détaillent pas, ligne par ligne, la composition exacte de ces sommes. Dans le même temps, la page officielle met en avant des schémas très différents : faux arrêts de travail côté assurés, outils de sécurisation des prescriptions côté prescripteurs, actes fictifs, manipulations documentaires, incohérences de facturation ou activités fautives. Le lecteur est ainsi conduit à rapprocher, dans un même horizon d’interprétation, des faits qui ne relèvent pourtant pas du même registre.[1][2]
Le cas des arrêts de travail est particulièrement révélateur. La page Ameli place ce poste du côté des assurés, avec près de 49 M€ détectés en 2025, tout en insistant sur l’e-AAT et le formulaire Cerfa sécurisé comme outils de sécurisation mobilisant les prescripteurs. Rien, dans cette présentation, n’autorise à transformer mécaniquement ce bloc en « fraude des médecins ». On est ici à l’intersection d’un risque de fraude, d’un enjeu documentaire et d’une politique de sécurisation des prescriptions, ce qui n’a pas le même statut qu’un acte fictif ou qu’un montage organisé.[1]
La même prudence s’impose pour les infirmiers. Une partie des montants agrégés peut relever d’actes fictifs ou de manipulations de prescriptions ; une autre peut renvoyer à des anomalies de cotation, à des divergences d’interprétation conventionnelle ou à des contentieux d’indus. Ces situations ne sont ni équivalentes, ni interchangeables. La Fédération nationale des infirmiers (FNI) a d’ailleurs rappelé en novembre 2024 qu’une partie des procédures d’indus renvoyait aussi à des prescriptions mal rédigées et à des divergences d’interprétation sur les cotations, au point que la CNAM a publié une première circulaire de clarification après plusieurs mois de travaux avec les organisations représentatives.[14]
Cela ne revient pas à minimiser la fraude organisée. Cela revient à refuser qu’un même récit public absorbe sous un seul mot des faits de nature différente. Si l’on reproche à la communication officielle de superposer des catégories d’acteurs trop larges, il faut aussi lui reprocher de rapprocher des qualifications qui ne se laissent pas additionner sans perte de sens. C’est aussi ce que recouvrent, sur le terrain, les critiques sur certains contrôles de facturation en ville ou les tensions autour des arrêts prescrits en téléconsultation, qui ne relèvent pas toujours du même niveau de gravité ni du même type de réponse.[15][16]
Une fermeté crédible suppose des mots exacts
Le bilan 2025 restera un point d’appui solide pour la CNAM. Il montre une capacité croissante à détecter des montages lourds, à sécuriser les flux et à stopper une partie du préjudice avant paiement. Mais plus les montants se concentrent sur des dossiers massifs, organisés et juridiquement complexes, plus la qualification exacte des acteurs devient décisive.
Le vrai risque n’est pas de manquer de fermeté contre la fraude. Le vrai risque est qu’à force de catégories trop larges ou trop mouvantes, ensuite reprises, simplifiées et parfois durcies dans l’espace médiatique et sur les réseaux sociaux, la communication sur la fraude cesse d’éclairer et commence à brouiller. Le débat public finit alors par projeter sur l’ensemble des soignants une suspicion qui ne correspond pas à la réalité des dossiers les plus lourds. Dans un contexte où les pouvoirs publics disent vouloir renforcer l’attractivité des professions de santé et restaurer l’accès aux soins, ce type de brouillage n’est pas sans conséquence : il fragilise la confiance du public au moment même où le système a besoin de soignants davantage reconnus que publiquement assimilés aux dérives qu’il prétend combattre. En matière de politique publique, la précision des mots n’est donc pas un confort sémantique. Elle conditionne la justesse du diagnostic, la qualité du débat et, au bout du compte, l’efficacité même de la riposte.[1][2][12]

Références
[1] Assurance Maladie, En 2025, l’Assurance Maladie détecte et stoppe 723 millions d’euros de fraudes, 16 avril 2026.
[2] Assurance Maladie, Bilan 2025 de la lutte contre les fraudes à l’Assurance Maladie, dossier de presse, 16 avril 2026.
[3] Le Parisien, Fraude à l’Assurance maladie : 723 millions d’euros détectés en 2025… mais la facture globale dépasserait les 2 milliards d’euros, 16 avril 2026.
[4] Sécurité sociale, PLFSS pour 2026, objectif national de dépenses d’assurance maladie 2025 fixé à 265,9 Md€.
[5] Légifrance, Article L6323-1-3 du code de la santé publique, version en vigueur.
[6] Légifrance, Article L6323-1-5 du code de la santé publique, version en vigueur.
[7] Tribunal judiciaire de Paris, Communiqué de presse sur des fraudes à la CPAM estimées à 58 M€, 26 mars 2026.
[8] TF1 Info, Fraude à l’Assurance maladie : 723 millions d’euros “détectés et stoppés” en 2025, un chiffre en hausse, 16 avril 2026.
[9] Acuité, Fraude à l’Assurance maladie : 723 millions d’euros détectés en 2025, les professionnels de santé en cause, 16 avril 2026.
[10] Le Quotidien du Médecin, Centres de santé « fictifs », médecins « complices » : 723 millions de fraudes à l’Assurance-maladie en 2025 ( 15 %), nouveau record, 16 avril 2026.
[11] Assurance Maladie, Réforme du transport sanitaire en taxi : agir pour préserver l’accès aux soins et l’équilibre de notre système de santé, 27 mai 2025.
[12] FNCS, Centres de santé : évitons l’amalgame, 30 avril 2024.
[13] Caducee.net, Fraude à l’Assurance maladie : 13 centres de santé du groupe Alliance Vision déconventionnés, 22 juillet 2023.
[14] FNI, La CNAM publie une première circulaire de clarification, 28 novembre 2024.
[15] Caducee.net, Réduction du gaspillage ou facturation abusive ? Les infirmiers libéraux pris au piège des contrôles de la CPAM, 2 novembre 2024.
[16] Caducee.net, Arrêts maladie en téléconsultation : une généraliste sommée de rembourser 10 500 euros, 17 octobre 2024.
Descripteur MESH : Maladie , Santé , Lecture , Communication , Professions , Nature , Infirmiers , Assurance maladie , Assurance , Médecins , Transport sanitaire , Risque , Soins , Paris , Sémantique , Politique , Professions de santé , Diagnostic , Statuts , Mars , Travail , Vocabulaire , Personnes , Santé publique , Pharmaciens , Politique publique , Mouvement , Temps , Noms , Confiance , Organismes , Lutte , Commentaire , Précis , Transports
